|
|
AptechkaTurista
ПОХОДНАЯ МЕДИЦИНА: АПТЕЧКА ТУРИСТА (http://www.off-road74.ru)
Дополнения и замечания: Станислава Мешкова.
Оригинал статьи лежит на сайте По родным просторам
В туристских путешествиях, всевозможных экспедициях, на альпинистских сборах, то есть, там, где действуют автономные группы людей, возможны ситуации, в которых участники такой автономной группы должны оказывать медицинскую помощь своим товарищам. Такие случаи, увы, не редки, причем диапазон возможных неприятностей велик — от пищевого отравления до травмы. Хорошо, если в группе есть врач или опытная медсестра, способные оказать пострадавшему квалифицированную помощь. Но, как правило, рассчитывать приходится лишь на собственные силы. И в такой ситуации грамотно собранная аптечка окажет неоценимую помощь.
Неподготовленному человеку очень сложно разобраться в том многообразии лекарств, которое сегодня усиленно рекламируется, продается в аптеках и указывается в многочисленных справочниках. Во всяком случае, при подборе лекарств для вашей аптечки нужно учитывать такие факторы: лекарства должны относиться к так называемым «скоропомощным» препаратам, то есть, они должны быть рассчитаны на лечение острых заболеваний и повреждений. Немаловажна их доступность (наличие в аптеках, возможность закупки без рецепта). Предпочтение надо отдавать тем лекарствам, с которыми вы так или иначе уже имели дело. К сожалению, реклама не всегда точно информирует нас о свойствах препарата, преувеличивая ожидаемый эффект и умалчивая о побочных действиях и противопоказаниях. Надо помнить о том, что в некоторых случаях неправильно назначенное лекарство может причинить больший вред, чем собственно болезнь.
Разумеется, конкретный набор лекрств в аптечке зависит от продолжительности маршрута, района путешествия, времени года, и ряда других факторов.
В том случае, если в группе есть медик, умеющий выполнять внутримышечные и подкожные инъекции, в состав аптечки имеет смысл включить препараты в виде растворов для инъекций. Надо помнить, что при инъекционном введении лекарства его действие наступает быстрее и может проявляться сильнее, чем в случае приема таблеток.
В сложном и дальнем путешествии у каждого участника должна быть личная аптечка, в которую входят простейшие средства для оказания первой помощи.
Расчет количества медикаментов
Можно рекомендовать следующий принцип: как правило, лекарства, предназначенные для лечения пострадавших, состояние которых подразумевает транспортировку, берутся из расчета двух пострадавших и транспортировке их из наиболее отдаленного участка маршрута.
Необходимо учитывать возможность распространенной кишечной инфекции, которая часто возникает во время дороги к началу маршрута (поезда, привокзальные буфеты и др.). Особенно неблагоприятная эпидемиологическая обстановка в южных районах (Кавказ, Средняя Азия). В связи с этим количество препаратов из раздела «Лекарства, применяемые при болезнях желудка и кишечника» берутся в увеличенном количестве.
При использовании препаратов на маршруте при первой возможности необходимо восполнить их запас. В случае отсутствия в аптеке нужных вам медикаментов замените их аналогичными, проконсультировавшись с фармацевтом аптеки.
Рассмотрим требования, предъявляемые к упаковке аптечки в целом и отдельных медикаментов внутри нее.
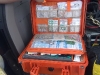
- жесткость. Аптечка должна иметь упаковку, сохраняющую форму и предохраняющую содержимое от деформации при переноске в рюкзаке и вне его. В этом отношении, пожалуй, наиболее удобны пластиковые ящики для инструментов, продающиеся в хозяйственных магазинах. Они во многом похожи на профессиональные укладки, используемые бригадами «Скорой помощи» и спасательными формированиями. При выборе конкретного типа укладки надо обратить внимание на надежность замков и соединения ящика с крышкой.
- герметизация. Даже при попадании в воду аптечка должна сохранять герметичность. Многие медикаменты приходят в негодность при соприкосновении с водой.
- амортизация ударов. Рекомендуется сделать амортизирующие прокладки внутри упаковки всей аптечки и отдельных блоков лекарств. Способ проверки прост — в аптечке, сброшенной в рюкзаке на твердую поверхность с высоты нескольких метров, ничего не должно разбиться
- надписи на лекарствах. Для удобства использования лекарств все надписи на них в случае изоляции стекла, использовании самодельных упаковок должны быть восстановлены. Должны быть указаны название лекарства, концентрация ( если это необходимо ), срок годности. Например : «перекись водорода 3%, годна до Х.99.»
- список с рекомендациями. Внутри аптечки на тот случай, если ей будет пользоваться человек, не обладающий достаточными знаниями, должен быть вложен список медикаментов с показаниями к применению, дозировкой и противопоказаниями.
- облегчение веса. Отдавайте предпочтение легким упаковкам лекарств. Самая тяжелая и неудобная упаковка — стекло. Старайтесь свести его количество к минимуму.
- изоляция стекла. Если в аптечке все же присутствуют лекарства в стеклянной упаковке, их нужно обклеить лейкопластырем (это не относится лишь к ампулам). Это создает некоторую амортизацию, а если уж стекло разобьется, то осколки большей частью останутся на пластыре.
- удобство переноски вне рюкзака. В ряде ситуаций может потребоваться переноска аптечки отдельно от рюкзака. На этот случай она должна быть оснащена лямкой или ручками для транспортировки. Лучше всего упаковывать ее в небольшой рюкзачок.
- яркая маркировка упаковки. По внешнему виду аптечка должна легко отличаться, скажем, от ремнабора. Традиционное обозначение — красный крест на упаковке (на верхней ее стороне).
Для удобства использования и переноски аптечки предлагается «блочная» ее укладка. Все имеющиеся медикаменты делятся на 2 части : аптечка экстренной помощи и все остальное. К первой группе относятся те лекарства, которые применяются в неотложных ситуациях, требующих немедленного реагирования. Эта часть аптечки хранится в легкодоступном месте и в аварийной ситуации должна извлекаться в считанные секунды. Предполагается, что состав ее разумно минимален. Распространенная ошибка — помещение сюда всей ампульной аптечки, полностью всей перевязки и т.д. В данном случае резонно будет ограничиться случаями экстренной остановки кровотечения, начала лечения сердечного приступа, обморока. Разумеется, в соответствии с воззрениями каждого конкретного медика эти положения могут корректироваться.
В основной аптечке целесообразно объединить в блоки лекарства одной группы, что значительно облегчит их поиск. В этом смысле упоминавшиеся ранее ящики для инструментов удобны тем, что разбиты на секции, по которым удобно разложить медикаменты.
Во всех случаях запрещается использовать медикаменты с истекшим сроком годности, с нечитаемыми надписями на упаковке или вообще без упаковки!
| Индивидуальный перевязочный пакет или стерильный бинт |
— 1 шт. |
| Нестерильный бинт |
— 1 шт. |
| Йод |
— 1 фл. |
| Пластырь бактерицидный |
— 2-3 шт. |
| Анальгин или цитрамон |
— 10 табл. |
| Помада губная гигиеническая |
— 1 шт. |
| Крем для кожи |
— 1 шт. |
Также в индивидуальную аптечку могут входить лекарства, которые по тем или иным причинам принимаются человеком во время путешествия. О приеме этих лекарств необходимо поставить в известность руководителя группы.
Для одно- двухдневных походов по населенным районам (Подмосковье) и некоторых поездок с проживанием в населенном пункте с возможностью оказания квалифицированной медицинской помощи может применяться сокращенный вариант аптечки. Ее список в таких случаях ограничивается медикаментами для оказания простейшей первой помощи:
- Бинты стерильные и нестерильные;
- Бинт эластичный;
- Жгут;
- Пластырь бактерицидный и в рулоне;
- Перекись водорода;
- Йод;
- Калия перманганат;
- Альбуцид или софрадекс;
- Пантенол;
- Валидол;
- Аммиак;
- Анальгин или баралгин;
- Цитрамон;
- Фенкарол или супрастин;
- Но-шпа;
- Беллалгин;
- Уголь активированный;
- Ножницы.
Аптечка экстренной помощи
Список аптечки с примерным расчетом количества, для группы в 15 участников на 2 недели похода, а также для одно-двухдневного похода по Подмосковью в теплое время года. В графе «количество» для таблетированных медикаментов указано количество таблеток. В таком виде список удобен для закупки медикаментов в аптеке, для проверки комплектации аптечки после похода и т.д.
| Наименование |
Количество для дальнего похода |
Количество для 1-2-дневного похода |
| Валидол, табл. |
20 |
10 |
| Нитроглицерин, табл. (*) |
1 уп. |
|
| Аммиак (раствор) |
1 фл. |
1 фл. |
| Бонин, табл. (*) |
1 упак. |
|
| Бинт стерильный |
5 |
1 |
| Бинт нестерильный |
5 |
1 |
| Бинт трубчатый |
все номера |
|
| Салфетки стерильные |
1-2 упак. |
|
| Жгут |
1-2 |
1 |
| Пластырь бактериц. |
3 уп. |
1 уп. |
| Пластырь (рулон) |
1 |
1 |
| Полиэтилен |
1 пакет |
|
| Перекись водорода |
40 мл |
40 мл |
| Йод, р-р спиртовой |
2 фл. |
1 фл. |
|
(*) — препарат не обязателен или берется в зависимости от конкретных условий путешествия.
Перевязочные материалы
| Наименование |
Количество для дальнего похода |
Количество для 1-2-дневного похода |
| Бинт стерильный или ИПП |
4 |
|
| Бинт нестерильный |
4 |
|
| Бинт эластический |
1-2 |
1 |
| Салфетки стерильные |
2 упак. |
|
| Пластырь бактериц. |
7 |
|
| Булавки английские |
5-10 шт. |
2 шт. |
| Вата |
1 упак. |
|
|
Антисептики наружного действия
| Наименование |
Количество для дальнего похода |
Количество для 1-2-дневного похода |
| Перекись водорода |
40 мл |
|
| Спирт этиловый |
100 мл |
|
| Фурацилин, табл. |
30 |
|
| Марганцовка, порош. |
1 уп. |
1 уп. |
| Левосин, мазь |
1 уп. |
|
| Пантоцид, табл. (*) |
3 уп. |
|
| Пантенол |
1 флакон |
1 флакон (*) |
| Гидроперит, табл. |
12 |
|
|
Хорошо иметь с собой также МИРАМИСТИН.
Более современный, широкого спектра действия в отношении микроорганизмов, удобный в применении МИРАМИСТИН дает быстрый ощутимый результат и может явиться заменой целому ряду препаратов, перечисленных в таблице.
Средства, применяемые при поражении глаз и ушей
| Наименование |
Количество для дальнего похода |
Количество для 1-2-дневного похода |
| Альбуцид, капли |
3 тюбика |
1 тюбик |
| Софрадекс, капли |
1 уп. |
|
|
Болеутоляющие и жаропонижающие средства
| Наименование |
Количество для дальнего похода |
Количество для 1-дневного похода |
| Анальгин, табл. |
20 |
10 |
| Баралгин, табл. |
20 |
|
| Трамал, капс. |
10 |
|
| Солпадеин, табл. (*) |
20 |
|
| Аспирин, табл. |
20 |
|
| Цитрамон, табл. |
18 |
6 |
|
Сердечно-сосудистые средства
| Наименование |
Количество для дальнего похода |
Количество для 1-2-дневного похода |
| Валокордин, капли |
1 флакон |
|
|
Противоаллергические средства
| Наименование |
Количество для дальнего похода |
Количество для 1-2-дневного похода |
| Супрастин, табл. |
20 |
|
| Фенкарол, табл. |
20 |
10 |
|
Спазмолитики
| Наименование |
Количество для дальнего похода |
Количество для 1-2-дневного похода |
| Но-шпа, табл. |
30 |
10 |
| Теоникол, табл. (*) |
20 |
|
|
Внимание!!! ТЕОНИКОЛ не спазмолитик (не снимает мышечный спазм, в отличие от Но-Шпы), а препарат улучшающий микроциркуляцию (за счет расширения периферических сосудов). Его нежелательно применять в острых ситуациях. Противопоказания: острое кровотечение, острый инфаркт миокарда, сердечная недостаточность (III-IV стадия по NINA), язвенная болезнь желудка и/или двенадцатиперстной кишки в стадии обострения.
Применение теоникола в экстренных случаях не рекомендуется по причине возможного резкого снижения артериального давления со всеми вытекающими последствиями.
Успокаивающие средства
| Наименование |
Количество для дальнего похода |
Количество для 1-2-дневного похода |
| Реланиум, табл. |
10 |
|
| Рудотель, табл. |
10 |
|
|
В связи стем, что вышеуказанные препараты отпускаются только по рецепту врача и назначаются только профессиональным доктором, хочется порекомендовать к использованию следующие препараты:
— Хорошим успокаивающим действием обладают, например, всем известные всем
пустырник или
валериана.
— Также распространен и действенен препарат
НОВОПАССИТ не противопоказанный беременным и хорошо успокаивающий не только тревогу, но и приступы агрессии.
Лекарства, применяемые при болезнях органов дыхания
| Наименование |
Количество для дальнего похода |
Количество для 1-2-дневного похода |
| Пиносол, капли в нос (*) |
1 фл. |
|
| Галазолин, капли в нос |
1 фл. |
|
| Каметон, аэрозоль (*) |
1 |
|
| Фарингосепт, табл. |
20 |
|
| Либексин, табл. |
20 |
|
| Бромгексин, табл. |
20 |
|
|
Лекарства, применяемые при болезнях желудка и кишечника
| Наименование |
Количество для дальнего похода |
Количество для 1-2-дневного похода |
| Фестал, драже |
30 |
|
| Беллалгин, табл. |
10 |
10 |
| Интетрикс, капс. |
40 |
|
| Фуразолидон, табл. |
50 |
|
| Эрцефурил, капс. |
28 |
|
| Уголь активированный, табл. |
50 |
20 |
| Сенадексин, табл. |
10 |
|
| Имодиум, капс. |
20 |
|
| Церукал, табл. |
10 |
|
| Регидрон, порошок (*) |
4-5 упак. |
|
|
Противоинфекционные средства
| Наименование |
Количество для дальнего похода |
Количество для 1-2-дневного похода |
| Бисептол 480, табл. |
20 |
|
| Ампиокс, капс. |
30-60 |
|
| Эритромицин, табл. |
30-60 |
|
|
В аптечке также хорошо иметь антибиотик ЛИНКОМИЦИН капсулы, являющийся единственным остеотропным препаратом, помогающим при открытых переломах зубной боли инфекционного и кистозного происхождения. Обычно назначается из расчета 250 мг — 2 раза в сутки на 10 дней, то есть один человек (в случае необходимости) нуждается как минимум в одной упаковке на 1 поход.
Разные средства для наружного употребления
| Наименование |
Количество для дальнего похода |
Количество для 1-2-дневного похода |
| Оксолиновая мазь |
1 |
|
| Никофлекс, мазь |
1 |
|
| Индовазин, мазь |
1 |
|
| Солкосерил, мазь (*) |
1 |
|
|
Разные средства для внутреннего применения
| Наименование |
Количество для дальнего похода |
Количество для 1-2-дневного похода |
| Кальция хлорид, раствор |
3 ампулы |
|
| Фуросемид, таблетки |
20 |
|
| Поливитамины (*) |
1-2 упак. |
|
|
Инструменты
| Наименование |
Количество для дальнего похода |
Количество для 1-2-дневного похода |
| Ножницы |
1 |
1 |
| Пинцет (*) |
1 |
|
| Перчатки латексные |
2 пары |
|
| Термометр медиц. (*) |
1 (в упак.) |
|
| Тонометр с фонендоскопом |
1 |
|
|
В графе «Количество» приведено число ампул указанного объема. Если объем ампул иной, их количество должно соответственно изменяться.
| Наименование |
Количество для дальнего похода |
Количество для 1-2-дневного похода |
| Анальгин 2 мл |
5 |
|
| Баралгин 5 мл |
5 |
|
| Трамал 2 мл |
5 |
|
| Кордиамин 2 мл |
5 |
|
| Кофеин 2 мл |
5 |
|
| Компламин 2 мл |
5 |
|
| Но-шпа 2 мл |
5 |
|
| Платифиллин 1 мл |
5 |
|
| Супрастин 1 мл |
5 |
|
| Ампиокс-натрий 0,5 г. |
12 |
|
| Гентамицин 2мл |
10 |
|
| Преднизолон 1 мл |
9 |
|
| Лазикс 2 мл |
5 |
|
| Вода для инъекций 5 мл |
12 |
|
|
Примечание. На ампулах отечественного производства, как правило, не указывается дата производства и срок годности. Если вы перекладываете их из фабричной упаковки в иную, не забудьте перенести с коробки эти данные.
Дополнительную информацию можно почерпнуть из первоисточников:
. М.Д. Машковский. Лекарственные средства. Издание 11, Вильнюс, 1993 г.
2. М.А.Клюев (ред.) Лекарственные средства.М., Русская книга, 1993.
3. Лекарственные препараты зарубежных фирм в России. М., АстраФармСервис, 1993.
4. Фарминдекс. Справочник по лекарственным средствам. ММI, 1996.
5. Дж. Сэнфорд и др. Антимикробная терапия. М., Практика, 1996.
6. Д.А. Харкевич. Фармакология. М., Медицина, 1996.
7. Е.И.Чазов (ред.) Неотложные состояния и экстренная медицинская помощь. М., Медицина, 1988.
Главное предупреждение (описанное в инструкции) — бойтесь!!!
Не допускайте появления даже не посторонних, а дорогих вам созданий в зоне возможной работы рукоятки и по траектории «длины падения хай-джека» — это опасная зона. Случаев «отлета» хай-джеков не наблюдалось по причине его веса и малой «кинетики» неподвижного девайса.
Всегда оставляйте рычаг переключателя в положении «подъём», а рукоятку в верхнем положении, при работе с машиной. Дополнительный страхующий упор-подставка приветствуется, даже если вы и решили покончить с собой эксзотическим способом. Подумайте о дополнителтьных затратах для своих близких, не связанных с ритуальным процессом, а связанных с «добыванием» вашего тела из-под машины, при условии максимальной сохранности последней.
Всегда надёжно держите ручку хай-джека руками, даже если она «идёт» очень легко, эта ручка коварна и имеет глаза, она видит и чувствует, когда вы отвлекаетесь в мыслях на последующие после вытаскивания машины события, она всегда неожиданно вырывается и начинает, со всё увеличивающейся частотой молотить, в радиусе своего действия — отпрыгните в этом случае, пусть делает что хочет, Не пытайтесь её остановить, не было примеров её остановки, но были примеры поломанных рук этим механическим каратистом.
Удачи и полного привода.
Автор: Трушников
Травматизм при работе с лебёдкой.
Из наиболее частых травм можно назвать следующие:
– удары по ногам и рукам прослабленным тросом при резко рывке (обычно при лебежении в горку и неграмотной помощи колесами («в букс»), кроме того, при таких рывках и трос легко оборвать и редуктор лебёдки).
Чаще всего заканчивается ушибами, хотя известны и более опасные случаи – открытые переломы.
– удары тросом при его разрыве. Кстати не имеет значение стальной трос или синтетический… разве что характер травм может быть разным… Чаще всего переломы костей кисти рук и глубокие ссадины.
– втянутые в барабан руки. При не согласованных действиях нятягивающего трос и управляющего лебёдкой или при зацеплении руки за трос и крюк. В лучшем случае ушибы рук и пальцев, в худшем отрезанные пальцы и тяжелые переломы рук.
– Травмы соскользнувшей вверх корозащиткой – ушибы царапины. На деревьях которые слегка прогибаются под нагрузкой стропа, содрав кору, может резко взметнуть вверх. Следовательно: Не рекомендуется держаться за ствол дерева, да и вообще лучше стоять поодаль! Не следует стоять на тросе и корозащитке! Конечно иногда такие действия необходимы, но обязательно отдавайте себе отчёт в том риске которому вы подвергаете себя и тем более других!!!
– травмы упавшими ветками и стволами деревьев. Во время лебежения могут возникать переменные, скачкообразные нагрузки вызывающие раскачивание ствола и падение крупных веток и самого ствола! Известны случаи серьезных повреждений автомобиля, но возможны и тяжелые травмы! Снова напрашивается вывод: стоять как можно дальше от деревьев за которые прикреплена лебёдка.
А. Форосенко © 2006
Походная аптечка. Какие лекарства брать с собой в дорогу.
В аптеках можно приобрести готовые наборы для походной аптечки, однако лучше их укомплектовать самостоятельно, пользуясь советами врача и учитывая специфику путешествия и состояние здоровья его участников.
В аптечке должны быть медикаменты для лечения простудных заболеваний, желудочных расстройств, головной боли, порезов, ушибов, легких ожогов и потертостей. Обязательно надо иметь набор перевязочных материалов и ваты, клей БФ, йод, «зеленку», на шатырный спирт, противовоспалительные мази, этиловый спирт.
Все жидкие медикаменты должны быть в небьющейся упаковке небольшого размера. Аптечку укладывают сначала в твердую тару, а затем — в непромокаемый мешок.
Рекомендуется следующий набор групповой аптечки в двух, трехдневном походе на 5-6 человек :
индивидуальные пакеты — 3 шт.
бинты стерильные (узкие и широкие) — 4 шт.
термометр — 1 шт.
жгут резиновый — 1 шт.
английские булавки — 6 шт.
ножницы — 1 шт.
пинцет — 1 шт.
пипетка — 2 шт.
вата стерильная — 100 г
мазь Вишневского — 50 г
спирт медицинский — 100 г
спирт нашатырный — 25 г
настойка йода 5-процентная — 50 г
перманганат калия — 1 пакетик
перекись водорода 2-процентная — 100 г
валериановые капли — 1 флакон
валокордин или корвалол, кордиамин, валидол — по 1 флакону
зубные капли — 1 флакон
нафтизин — 1 флакон
ацетилсалициловая кислота (аспирин) — 20 таблеток
анальгин — 20 таблеток
сульфамидезин (стрептоцид) — 20 таблеток
пипольфен — 20 таблеток
но-шпа — 1 флакон
амидопирин — 20 таблеток
бесалол — 20 таблеток
таблетки от кашля — 10 шт.
Кроме этого, отправляясь в заведомо опасный и сложный поход или путешествие, нужно взять с собой лекарства для инъекций :
кофеин, который используется для поднятия давления при шоке и кровотечениях (1 мл — 10-процентного раствора);
промедол, который используют как сильное обезболивающее средство при травмах, ожогах и т. п.;
цититон (или лобелии), которые применяют для возбуждения дыхательного центра при поражении молнией, шоке, при проведении искусственного дыхания (вводят 1 мл в язык);
анальгин — обезболивающее (50-процентный раствор вводят под кожу в количестве 2 мл);
атропин — используется при отравлении красным мухомором (1-2 мл вводят под кожу).
Краткое описание действия лекарств на организм
Сердечно-сосудистые препараты
Настойка валерианы и ландыша — принимают по 15-20 капель при болях в области сердца 3-4 раза в день.
Кордиамин — по 15-20 капель 2-3 раза в день при сердечной недостаточности, больших травматических повреждениях.
Валидол — по 1 таблетке 2-3 раза в день при болях в области сердца.
Корвалол — принимают по 20-30 капель при учащенном сердцебиении, болях в области сердца. Можно принять как легкое снотворное.
Нитроглицерин (одна таблетка содержит 0,5 мг нитроглицерина) легко всасывается слизистой оболочкой рта. Применяется при стенокардии, при острых приступах боли в области сердца и за грудиной. Держать во рту до полного рассасывания. Нитроглицерин действует сильнее, чем валидол, но так же непродолжительно. Иногда вызывает головные боли. При пониженном артериальном давлении принимать нитроглицерин не рекомендуется. Срок хранения 2 года.
Обезболивающие препараты
Анальгин — по таблетке 3-4 раза в день при ушибах, переломах и других травмах. В момент травмы больному дают сразу 2 таблетки.
Амидопирин при головной и зубной болях, а также при травматических повреждениях по 1 таблетке 3-4 раза в день как жаропонижающее и болеутоляющее средство.
Бесалол — по 1 таблетке 3-4 раза в день при болях, связанных с пищевым отравлением, болезненных менструациях.
Цитрамон — по 1 таблетке при головной боли.
Но-шпа — по 1 таблетке 3 раза в день при заболеваниях желудочно-кишечного тракта.
Противовоспалительные препараты
Сульфадимезин и стрептоцид — по 2 таблетки 3-4 раза в день при катарах верхних дыхательных путей, ангине, а также при обширных ранах. Сульфадиметоксин (мадрибон) 0,5. Препарат с продолжительным действием. Применяется при острых инфекционных заболеваниях (воспаление легких, ангина, дизентерия и др.) 1 один раз в сутки. Первый день — два грамма, второй день — один грамм и т. д.
Палин — при инфекции мочевых путей (по 2 капсулы 3 раза в день).
Эритромицин — при пневмониях, бронхитах (по 2- 3 таблетки 3 раза в день).
Ацетилсалициловая кислота — по 1 таблетке 3 раза в день как жаропонижающее средство.
Ингалипт — аэрозоль с антисептическим и противовоспалительным действием. Применяется при ангинах.
Полимексин М — обладает антибактериальным действием при дизентерии, энтероколитах.
Левомицетин — обладает антибактериальным действием при пищевых отравлениях, брюшном тифе, туляремии. Применяют по 1 таблетке 3-6 раз в день.
Бисептол 480 — антибактериальный препарат, который используется при ангинах, воспалении легких и других заболеваниях.
Таблетки от кашля — по 1 таблетке 3 раза в день при кашле.
Либексин — при кашле по 1-2 таблетки 3 раза в день.
Антиаллергические препараты
Пипольфен — при крапивнице после отравления ягодами или грибами.
Димедрол — при аллергиях различного происхождения, при отеках (по 1-2 таблетке 2 раза в день).
Обеззараживающие препараты
Калий марганцовокислый (марганцовка) . Применяется для полоскания рта, горла; водные растворы используют для промывания ран, для смазывания язвенных ожогов и ожоговых поверхностей, для промывания желудка при отравлении. Срок хранения не ограничен.
Настойка йода 5-процентного . Применяется наружно как обеззараживающее средство при ссадинах, ранениях. Для полоскания рта, горла берут по 3 капли настойки йода на полстакана раствора питьевой соды, поваренной соли или пищевого крахмала. Полоскать горло до шести раз в сутки. Срок хранения 5 лет.
Другие препараты
Нашатырный спирт дают вдыхать при потере сознания, обмороке, укусе пчел.
Английская соль, пурген, касторовое масло — слабительные средства.
Ментоловое масло, санорин, нафтизин — закапывают в нос по 2-3 капли при насморке.
Мазь синтомициновая (пенициллиновая, тетрациклиновая) — наружные средства при ссадинах, ранах, ожогах, обморожениях.
Пластырь липкий . Применяется для закрепления повязки. Его можно положить и на небольшую ссадину, предварительно посыпав ее порошком стрептоцида или тетрациклина. Долго держать на ране наклейку не рекомендуется. Срок хранения 4 года.
Сода питьевая (бикарбонат натрия) . Применяется внутрь при повышенной кислотности желудочного сока, язвенной болезни желудка, двенадцатиперстной кишки. При меняется по 0,5-1 г 3 раза в день. Длительное применение противопоказано. 1-процентный и 2-процентный раствор применяют для полоскания рта, промывания носа и глаз. Срок хранения 10 лет.
Уголь активированный (карболен) . Используется как адсорбент (поглотитель). Применяется по 30 г три раза в день, а также при вздутии живота (метеоризме). Срок хранения не ограничен.
Все перечисленные лекарства для внутреннего употребления принимаются за 30 минут до еды или через час после нее, за исключением валидола и нитроглицерина, которые принимаются немедленно при острых болях в области сердца, за грудиной. Часть препаратов аптечки по собственному усмотрению можно заменить или исключить.
Так, людям молодого возраста нет необходимости брать с собой валидол, нитроглицерин. По мере истечения сроков хранения лекарств их нужно заменять свежими. Большинство из названных лекарств продается в аптеках без рецептов, другие придется заказывать по рецептам врача. Перед отъездом в дальнюю дорогу желательно посоветоваться с врачом.
Как принимать лекарства
Не принимайте лекарства, если истек срок их годности, проставленный на этикетке: вместо пользы будет только вред здоровью. . Если лекарство назначают до еды, то оно должно приниматься за 15 минут до приема пищи. А если после — через 15 минут после приема пищи. Если же следует указание «натощак» — лекарство надо принимать утром за 20-40 минут до завтрака.
Источник: http://survival.com.ua/sovs/sov_m1.html
Аптечка для джипера
ПРЕПАРАТЫ, МАТЕРИАЛЫ И ИНСТРУМЕНТЫ
рекомендуемые для аптечки джипера
ВАЖНО: В индивидуальную аптечку должны входить лекарства, которые по тем или иным причинам принимаются человеком во время путешествия. О приеме этих лекарств необходимо поставить в известность руководителя группы.
Аптечку, из рекомендованного нами списка, предлагаем каждому сформировать самостоятельно.
Запрещается использовать медикаменты с истекшим сроком годности, с нечитаемыми надписями на упаковке или вообще без упаковки!
Расходные материалы, инструменты, вспомогательные средства
Кровоостанавливающий жгут — остановка массивного артериального кровотечения
Резиновые перчатки (лучше стерильные) — предохранение себя от заражения через кровь. Использовать при любом контакте с кровью!
Ножницы – для разрезания бинта
Пинцет
Вата медицинская – смазывание растворами, наложение компрессов
Термометр – для измерения температуры (желательно)
Шприц (по 5 мл) – в/м инъекции (желательно)
Стерильные салфетки – наложение на раны
Спирт этиловый 70% или 96% – обработка кожи, приготовление компрессов, внутрь (после разведения)
Марганцевокислый калий в порошке – для промывания желудка, промывания загрязненных ран (светло-розовый раствор), обеззараживание воды
Бинт медицинский стерильный (шириной 5-7 и 10-14 см) – наложение повязок
Бинт эластичный – наложение повязок после растяжений или ушибов суставов
Лейкопластырь бактерицидный – заклеивание мозолей, ранок и пр.
Лейкопластырь в рулоне – фиксация повязок
Присыпка детская – профилактика опрелостей
Детский крем – для заживления легких повреждений кожи, борьба с трещинами
Сульфацил-натрий 30% раствор («Альбуцид») – при конъюнктивите, попадании инородных тел в глаза. Закапать в пораженный глаз 2-3 капли раствора
Булавки английские
Полиэтилен – для компрессов, в качестве клеенки при использовании аптечки и т.д.
Обработка ран, ушибов, ожогов
Перекись водорода – обеззараживание ран
Йод 5% – обработка краев ран
Крем «Финалгон» – при болях в мышцах, суставах после растяжения, ушиба
Гель «Индовазин» – обезболивание, против воспаления, рассасывание синяков,
при растяжениях связок, ушибах
Мазь «Спасатель» — для заживления ран, ожогов
Цефалексин (капсулы 0,25 г) – при нагноении ран
Пантенол аэрозоль – оказывает противовосполительное действие при ранах, ссадинах, ожогах
Обезболивающие и жаропонижающие
Парацетамол – жаропонижающее, обезболивающее
Анальгин – при головной боли, невралгии, артритах, радикулите
Аспирин – жаропонижающее, болеутоляющее, противовоспалительное, противоревматическое средство
Димедрол – при аллергии, высокой температуре (более 38,5) вместе с аспирином и анальгином
Спазмалгон – обезболивающее при спазматической боли
Септолете – при болях в горле
При заболеваниях органов дыхания
Бромгексин – противокашлевое, отхаркивающее
Либексин – противокашлевый препарат
Горчичники – при бронхите
Фурацилин – для полоскания горла, может применяться и для повязок на раны
Галазолин (ксимелин, назол и прочее — зависит от денег) — При насморке
Фарингосепт – для профилактики лечения острых инфекций
Витамин С (драже) — Для профилактики заболеваний, при простуде
При сердечно-сосудистых заболеваниях
Валидол – при стенокардии, неврозах, истерии, морской болезни
Валокордин – успокаивает, снимает чувство страха, нервозность, также при сердечных болях после стресса
Нитроглицерин (драже или таблетки) – при сильных «сжимающих» болях в сердце, отдающих в левую руку, лопатку
При аллергических состояниях
Супрастин – при аллергических ринитах, крапивнице, отеке Квинке, реакции на укусы
Димедрол (ампулы 1%) – при отеке Квинке
Диазолин – при различных аллергических заболеваниях
Преднизолон (ампулы 30 мг) – при анафилактическом шоке, тяжелом приступе астмы.
При желудочно-кишечных заболеваниях
Уголь активированный – при отравлениях
Фестал – для лучшего переваривания пищи
Фталазол – при кишечных инфекциях
Регидрон – для восстановления водного баланса после рвоты, поноса
Но-шпа – при почечной и печеночной колике, спазмах желудка, болях в животе
Смекта – при гастрите, переедании, пищевых отравлениях, поносе
Лоперамид КМС – при желудочных заболеваниях, поносе
Павестезин – при гастралгиях, спазмах кишечника
Стимулирующие и успокаивающие средства
Нашатырный спирт – при обмороке, потере сознания
Кофеин-бензоат натрия – при слабости, обморочных состояниях, после потери сознания
Феназепам – при неврозах, психозах, тяжелых травмах, шоковых состояниях
Валериана – при бессоннице, неврозах сердечно-сосудистой системы
Противоинфекционные средства
Бисептол 480 – при инфекционно-воспалительных болезнях
Эритромицин – при пневмонии, бронхоэктатической болезни, скарлатине, гнойном отите, гнойничковых поражениях кожи, инфекциях слизистой оболочки
© Offroad master. com
Dovrachebnaya pomosh
Dovrachebnaya pomosh
Первая доврачебная помощь пострадавшим
Техника искусственного дыхания
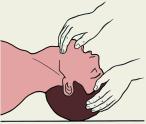
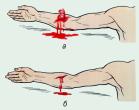
Уложите пострадавшего строго горизонтально на спину, расстегнув или сняв стесняющую тело одежду.
- Под плечи подложите что — либо.
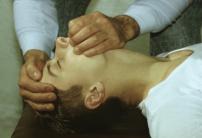
- Встаньте справа от пострадавшего, подведите правую руку под его шею, а левую руку наложите на лоб, и максимально разгибайте голову (рис. 2).
- Откройте рот пострадавшего большим пальцем или обеими руками.
- Оказывающий помощь делает глубокий вдох, затем выдувает воздух через марлю или платок из своего рта в рот (или нос) пострадавшего. При вдувании воздуха необходимо следить за движениями грудной клетки.
- При способе «рот в рот» герметичность достигается путём закрывания носа, при способе «рот в нос» — закрывании рта.
- Вдувание воздуха производят 12 — 15 раз в минуту у взрослых, 20 — 30 раз у детей.
- Выход пострадавшего происходит пассивно.
Техника непрямого массажа сердца.
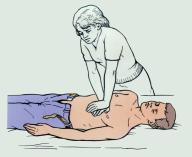
Пострадавшего положите на жёсткую поверхность на спину, расстегните или снимите стесняющую одежду.
- Встаньте слева от пострадавшего.
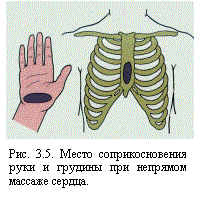
- Определите правильно место расположения рук при проведении непрямого массажа сердца (рис. 3).
- Наложите на нижнюю треть грудины ладонь одной руки, а на тыльную поверхность её — другую руку (рис. 3).
- Надавливание осуществляется путём ритмичного сжатия сердца (60 — 80 раз в минуту) между грудиной и позвоночником.
- После каждого сдавливания позволяют грудной клетке расправиться (для наполнения полостей сердца из вен), не отрывая от неё рук.
- В момент вдоха массаж сердца прерывают.
При отравлении
- Дать пострадавшему 3 — 4 стакана воды или розового раствора марганцовокислого калия, для промывания желудка, чтобы вызвать рвоту.
При переломе конечностей
- Обеспечьте покой места перелома.
- При открытом переломе и наличии кровотечения остановите его при помощи давящей повязки или наложением жгута.
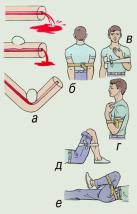
При кровотечении
- При сильном артериальном кровотечении (кровь имеет ярко — красный цвет), наложите выше раны жгут, ближе к месту ранения, подложив под него чистую ткань, и затяните его до полной остановки кровотечения.
- Подложите под жгут записку с указанием времени его наложения (не более чем на 1 — 1,5 часа).
- Жгут нельзя закрывать повязками, одеждой.
- При венозном кровотечении (кровь имеет тёмный цвет) — для временной остановки кровотечения конечность поднимают вверх и на рану накладывают давящую повязку.
При носовом кровотечении
- Не запрокидывать голову назад, а наклонить её вперёд удерживая при этом корпус в прямом положении, расстегнуть воротник и пояс.
- Высморкаться. Прочистить носовую полость от слизи и сгустков свернувшейся крови, но лучше проделать это под струёй воды.
- Зажать ноздри пальцами, большим и указательным минут на десять.
- Положить холодный компресс на нос и затылок.
- Можно вложить в нос ватный или марлевый тампон.
- Если спустя 5 — 7 минут кровотечение продолжается, зажмите ноздри опять и вызывайте врача.
При ушибе
- Обеспечить пострадавшему полный покой.
- Наложите на место ушиба холодный компресс (смоченный холодный платок, полотенце) или пузырь со льдом.
При инородном теле в дыхательных путях
- Прежде всего, освободите рот от остатков пищи пальцем, обёрнутым марлей, платком, повернув голову набок.
- Ударьте пострадавшего в межлопаточную область ладонью (не кулаком!) для освобождения проходимости дыхательных путей.
При обмороке
- Уложить на спину с опущенной головой и приподнятыми ногами. Расстегнуть воротник и пояс, Обрызгать лицо водой.
- Дайте вдохнуть пары нашатырного спирта, одеколона, уксуса.
- В душном помещении откройте окно, обеспечьте доступ свежего воздуха.
После термического или электрического ожога
- Ликвидируйте воздействие на тело человека опасного фактора.
- Нецелесообразно поливать обожжённые поверхности кожи водой.
- Наложите на обожжённый участок кожи сухую стерильную повязку.
- При ожоге глаза, сделайте холодные примочки из чая, немедленно вызывайте врача.
НЕЛЬЗЯ при сильных ожогах:
- обрабатывать кожу спиртом, одеколоном ;
- прокалывать образовавшиеся пузыри;
- смазывать кожу жиром, зелёнкой, крепким раствором марганцовки;
- срывать прилипшие к месту ожога части одежды, прикасаться к нему рукой;
- разрешать пострадавшему самостоятельно двигаться;
- поливать пузыри и обугленную кожу водой.
При поражении электрическим током (молнией)
- Освободите пострадавшего от действия электрического тока, используя подручные средства (доска, палка, сухая одежда, предметы, не проводящие ток), выключите напряжение рубильником.
- Если пострадавший в сознании, без видимых тяжёлых ожогов и травм, положите его на спину, расстегните стесняющую дыхание одежду.
- Не позволяйте двигаться. Не давайте пить — Это вызовет рвоту и нарушение дыхания.
- При отсутствии сознания, но сохранившемся дыхании уложите пострадавшего на бок на твёрдую горизонтальную поверхность, обеспечьте приток свежего воздуха. Обрызгайте водой, разотрите и согрейте тело.
- Если нарушено дыхание и сердцебиение, немедленно приступайте к проведению искусственного дыхания и непрямому массажу сердца, не прекращайте из до полного появления самостоятельного дыхания и сужения зрачков или до прибытия врача.
Помощь при утоплении
- Быстро извлеките пострадавшего из воды.
- Удалите изо рта ил, грязь.
- Поверните пострадавшего на живот, затем обеими руками трясите так, чтобы из дыхательных путей и желудка вытекла вода. Приподнимите за ноги.
- Начинайте делать искусственное дыхание. После появления самостоятельного дыхания, напоите пострадавшего горячим чаем, укутайте в одеяло.
При укусе змеи
- Не давайте пострадавшему двигаться.
- Успокойте укушенного: паника и возбуждение ускоряют кровоток.
- Зафиксируйте с помощью шины укушенную конечность.
- Приложите к месту укуса растёртые или разжёванные листья подорожника.
- Давайте обильное питьё.
- Не прижигайте место укуса марганцовкой, не накладывайте жгут, не давайте алкоголь.
При укусе собаки
- Не пытайтесь немедленно останавливать кровь (кровотечение способствует удалению слюны собаки из раны).
- Промойте рану чистой водой.
- Несколько раз продезинфицируйте кожу вокруг укуса йодом, раствором марганцовки, одеколоном, наложите повязку.
При ужалении насекомыми (осами, пчёлами и др.)
- При ужалении 1 — 2 насекомыми удалите пинцетом или ногтями жало вместе с ядовитым мешочком. Осторожно, чтобы не раздавить мешочек до извлечения жала.
- На место отёка положите пузырь со льдом.
- Боль и воспаление облегчают: спиртовой компресс, примочки из тёртого сырого картофеля, растирание ужаленного места свежим ломтиком чеснока.
- Если оса случайно попала в рот, нужно сосать кусочки льда, пить сильно охлаждённую воду.
- Зуд от укуса комаров, пчелы (после вытаскивания жала) можно устранить, натерев кожу нашатырным спиртом, раствором питьевой соды (1/2 чайной ложки на стакан воды), или разрезанной луковицей, долькой чеснока, кашицей из поваренной соли, или млечным соком одуванчика.
FirstHelp
FirstHelp
ИНСТРУКЦИЯ
по оказанию первой доврачебной неотложной помощи пострадавшим
- ОБЩИЕ ТРЕБОВАНИЯ
- ОПАСНЫЕ СВОЙСТВА ВЕЩЕСТВ, ПРИМЕНЯЕМЫХ НА ПРОИЗВОДСТВЕ
- СЕРДЕЧНО-ЛЕГОЧНАЯ РЕАНИМАЦИЯ
- ПЕРВАЯ ПОМОЩЬ ПРИ ОТРАВЛЕНИЯХ
- ПЕРВАЯ ПОМОЩЬ ПРИ РАНЕНИИ
- ПЕРВАЯ ПОМОЩЬ ПРИ УШИБАХ, РАСТЯЖЕНИЯХ И ПЕРЕЛОМАХ
- ПЕРВАЯ ПОМОЩЬ ПРИ ОТМОРОЖЕНИЯХ
- ПЕРВАЯ ПОМОЩЬ ПРИ ОЖОГАХ
- ПЕРВАЯ ПОМОЩЬ ПРИ ПОРАЖЕНИИ ЭЛЕКТРИЧЕСКИМ ТОКОМ
- ПЕРВАЯ ПОМОЩЬ ПРИ ТЕПЛОВОМ (СОЛНЕЧНОМ) УДАРЕ
- ПЕРВАЯ ПОМОЩЬ ПРИ СПАСЕНИИ УТОПАЮЩЕГО
- ИММОБИЛИЗАЦИЯ, ТРАНСПОРТИРОВКА ПОСТРАДАВШИХ
- ПРАВИЛА СОБЛЮДЕНИЯ ЛИЧНОЙ ГИГИЕНЫ
1. ОБЩИЕ ТРЕБОВАНИЯ
1.1. Первая доврачебная неотложная помощь (ПДНП) представляет собой комплекс простейших мероприятий, направленных на спасение жизни и сохранение здоровья человека, проводимых до прибытия медицинских работников.
Основными задачами ПДНП являются:
а) проведение необходимых мероприятий по ликвидации угрозы для жизни пострадавшего;
б) предупреждение возможных осложнений;
в) обеспечение максимально благоприятных условий для транспортировки пострадавшего.
1.2. Первая помощь пострадавшему должна оказываться быстро и под руководством одного человека, так как противоречивые советы со стороны, суета, споры и растерянность ведут к потере драгоценного времени. Вместе с тем вызов врача или доставка пострадавшего в медпункт (больницу) должны быть выполнены незамедлительно.
1.3. Алгоритм действий по спасению жизни и сохранению здоровья пострадавшего должен быть следующим:
а) применение средств индивидуальной защиты спасателем (при необходимости, в зависимости от ситуации);
б) устранение причины воздействия угрожающих факторов (вывод пострадавшего из загазованной зоны, освобождение пострадавшего от действия электрического тока, извлечение утопающего из воды и т.д.);
в) срочная оценка состояния пострадавшего (визуальный осмотр, справиться о самочувствии, определить наличие признаков жизни);
г) позвать на помощь окружающих, а также попросить вызвать «скорую»;
д) придание пострадавшему безопасного для каждого конкретного случая положения;
е) принять меры по устранению опасных для жизни состояний (проведение реанимационных мероприятий, остановка кровотечения и т.д.)
ж) не оставлять пострадавшего без внимания, постоянно контролировать его состояние, продолжать поддерживать жизненные функции его организма до прибытия медицинских работников.
1.4. Оказывающий помощь должен знать:
• основы работы в экстремальных условиях;
• признаки (симптомы) нарушений жизненно важных систем организма;
• правила, методы, приемы оказания ПДНП применительно к особенностям конкретного человека в зависимости от ситуации;
• способы транспортировки пострадавших и др.
1.5. Оказывающий помощь должен уметь:
• оценивать состояние пострадавшего, диагностировать вид, особенности поражения (травмы), определять вид необходимой первой медицинской помощи, последовательность проведения соответствующих мероприятий;
• правильно осуществлять весь комплекс экстренной реанимационной помощи, контролировать эффективность и при необходимости корректировать реанимационные мероприятия с учетом состояния пострадавшего;
• останавливать кровотечение путем наложения жгута, давящих повязок и др.; накладывать повязки, косынки, транспортные шины при переломах костей скелета, вывихах, тяжелых ушибах;
• оказывать помощь при поражениях электрическим током, в том числе в экстремальных условиях (на опорах ЛЭП и пр.), при утоплениях, тепловом, солнечном ударе, при острых отравлениях;
• использовать подручные средства при оказании ПДНП, при переносе, погрузке, транспортировке пострадавшего;
• определить необходимость вызова скорой медицинской помощи, медицинского работника, эвакуировать пострадавшего попутным (неприспособленным) транспортом, пользоваться аптечкой скорой помощи.
2. ОПАСНЫЕ СВОЙСТВА ВЕЩЕСТВ, ПРИМЕНЯЕМЫХ НА ПРОИЗВОДСТВЕ
Для качественного оказания ПДНП каждый работник должен также знать потенциально опасные свойства веществ, применяемых на объектах газовой промышленности.
2.1. Метан.
Формула – СН4. Является основным компонентом природных газов. Газ без цвета, не имеет запаха (если газ не одорирован), в воде не растворяется, легче воздуха, с удельным весом 0,65-0,75кг/м3; без кислорода не горит, а в смеси с воздухом от 4 до 16% (5-15%) по объему образует взрывоопасную смесь, которая взрывается от малейшей искры (образующуюся от удара металла о металл, от включения карманного фонарика, включения освещения и т.д., источника огня, высокой температуры). При концентрации в воздухе > 20% на человека действует удушающе.
Метан относится к малотоксичным газам. Главная опасность для человека может связана с гипоксией и асфиксией, возникающей при недостатке кислорода, который метан вытесняет из воздуха.
2.2. Кислород.
Формула – О2. Кислород – бесцветный газ, не имеющий запаха, тяжелее воздуха, с удельным весом 1,429кг/м3; не горит, а поддерживает горение, вступая энергично в соединения почти со всеми веществами. При соприкосновении кислорода с маслом, солидолом, жиром происходит сильный взрыв вследствие интенсивного их окисления, при газовой сварке и резке кислород применяется для получения высокой температуры подогревательного пламени и для сжигания, и продувки металла в месте разрыва.
2.3. Ацетилен – бесцветный газ, легче воздуха, со слабым эфирным запахом. Взрывоопасен в смеси с воздухом в концентрации от 2,2 до 81% ацетилена по объему и в смеси с кислородом, если ацетилена содержится от 2,3 до 93% по объему. Эти смеси взрываются от искры, открытого пламени или высокой температуры. При длительном соприкосновении ацетилена с красной медью и серебром образуют химические соединения, которые при незначительном нагревании (40-1200С) или при ударе взрываются. Технический ацетилен применяется для газовой сварки и резке металлов, вследствие присутствия в нем некоторых примесей, отличается резким неприятным запахом. При сжигании ацетилена в кислороде температура пламени достигает 3150 град.
2.4. Пропан-бутановая смесь (сжиженный газ) – в газообразном состоянии тяжелее воздуха, удельный вес 1,8 – 2,2 кг/м3. При наличии утечек в арматуре он концентрируется в нижних частях зданий, сооружений, колодцах, ямах, оврагах и т.п. Сжиженный газ взрывоопасен в смеси с воздухом в концентрации от 1,5 до 15% сжиженного газа с воздухом по объему. В смеси с кислородом взрывоопасен при концентрации от3,9 до 50,5% по объему. При сжигании пропан-бутана в кислороде температура пламени достигает 2050 градусов.
2.5. Метанол (метиловый спирт, карбанол)
Форфула – СН3ОН. Метанол – бесцветная прозрачная жидкость, по запаху и вкусу напоминает винный (этиловый) спирт. Удельный вес 0,79г/см3 .Температура кипения 64,70 С. Растворим в спиртах в других органических соединениях, смешивается с водой во всех отношениях, легко воспламеняется, при испарении взрывоопасен, предел взрываемости 5,5 – 36,5% в смеси с воздухом.
Метанол – сильный яд, действующий преимущественно на центральную нервную и сосудистую системы. В организм человека может проникнуть через дыхательные пути и даже через неповрежденную кожу. Особенно опасен прием метанола внутрь: 5-10 г метанола могут вызвать тяжелое отравление и потерю зрения, 30г является смертельной дозой. Скрытый период отравления после приема внутрь метанола, т.е. период относительного благополучия может длиться при приеме метанола внутрь от нескольких часов до 1-2 суток в зависимости от исходного состояния пострадавшего, принятой дозы, индивидуальных особенностей его организма и других факторов, как например, предварительно употребленного этилового алкоголя.
Запрещается работать с метанолом лицам, не прошедшим специального обучения.
2.6. Диэтиленгликоль (этиленгликоль) – бесцветная, прозрачная, сиропообразная жидкость без запаха, удельный вес 1,12г/см3, температура кипения 244,30С, ядовит, действует на центральную нервную систему. 30-50г. принятые внутрь, вызывают тяжелое отравление, а 100г. – смерть.
К работе с диэтиленгликолем допускаются лица, прошедшие специальное обучение.
2.7. Одорант (этилмеркаптан) – горючая жидкость, температура кипения + 370С, обладает интенсивным неприятным запахом, токсичен, действует на организм отравляюще, парализует работу сердца и головного мозга. К работе с одорантом допускаются лица, прошедшие специальное обучение.
2.8. Газоконденсат – легко воспламеняющаяся жидкость. Высокая газо-взрывоопасность газоконденсата характеризуется низкими значениями НКПВ их паров в вохдухе, устойчивостью к рассеиванию тяжелых паров в атмосфере и сравнительно большой скоростью распространения пламени в паровоздушных смесях. Пары тяжелых углеводородов, выделяемые при стабилизации, а затем при испарении газоконденсата, значительно тяжелее воздуха. Поэтому в безветренную погоду они стелются по поверхности земли, скапливаются в низких местах по рельефу местности и медленно рассеиваются, создавая иногда на большой территории скопление взрывоопасных смесей паров и воздуха с очень низким значением НКПВ. НКПВ паров стабильных газоконденсатов обычно равен 1,1 – 1,3 % (по объему).
3. СЕРДЕЧНО-ЛЕГОЧНАЯ РЕАНИМАЦИЯ.
Фундаментальное значение трех важнейших приемов сердечно-легочной реанимации в их логической последовательности сформулировано в виде “Правила АВС”:
А – обеспечение проходимости дыхательных путей.
В – проведение искусственного дыхания.
С – восстановление кровообращения.
3.1. Искусственная вентиляция легких (ИВЛ) методом “донора”.
Современная методика оживления больных и пострадавших основана на том, что имеет три преимущества перед другими, ранее применяемыми методами, основанными на изменении объема грудной клетки, а именно:
увеличить
Рис.3.1. Положение головы больного при проведении искусственной вентиляции легких по способу изо рта в рот или изо рта в нос. |
а) в выдыхаемом воздухе «донора» содержание кислорода достигает 17%, достаточного для усвоения легкими пострадавшего;
б) в выдыхаемом воздухе содержание углекислого газа — до 4%. Указанный газ, поступая в легкие пострадавшего, возбуждает его дыхательный центр в центральной нервной системе и стимулирует восстановление спонтанного (самостоятельного) дыхания.
в) по сравнению с другими приемами обеспечивает больший объем поступающего воздуха в легкие пострадавшего.
Единственный недостаток метода искусственной вентиляции легких методом «донора» заключается в наличии психологического барьера — тяжело заставить себя дышать в рот или в нос другому, порой чужому и незнакомому человеку, особенно если предварительно у того возникла рвота. Этот барьер надо преодолеть в любом случае, во имя спасения жизни умирающего человека. |
Для этого следует:
1. Придать больному соответствующее положение: уложить на твердую по-верхность, на спину положив под лопатки валик из одежды. Голову максимально закинуть назад.
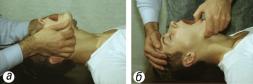
2. Открыть рот и осмотреть ротовую полость. При судорожном сжатии жевательных мышц для его открытия применить нож, отвертку, ложку и т.д. Очистить ротовую полость от слизи и рвотных масс намотанным на указательный палец носовым платком. Если язык запал – вывернуть тем же пальцем |
увеличить
Рис. 3.2. Подготовка к проведению искусственного дыхания: выдвигают нижнюю челюсть вперед (а), затем переводят пальцы на подбородок и, оттягивая его вниз, раскрывают рот; второй рукой, помещенной на лоб, запрокидывают голову назад (б). |
увеличить
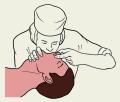
Рис. 3.3. Искусственная вентиляция легких по способу изо рта в рот. |
3. Встать с правой стороны. Левой рукой придерживая голову пострадавшего в запрокинутом положении, одновременно прикрывают пальцами носовые ходы. Правой рукой следует выдвинуть вперед и вверх нижнюю челюсть. При этом очень важна следующая манипуляция:
а) большим и средним пальцами придерживают челюсть за скуловые дуги;
б) указательным пальцем приоткрывают ротовую полость;
в) кончиками безымянного пальца и мизинца (4 и 5 пальцы) контролируют удары пульса на сонной артерии. |
4. Сделать глубокий вдох, обхватив губами рот пострадавшего и произвести вдувание. Рот предварительно с гигиенической целью накрыть любой чистой ма-терией.
В момент вдувания глазами контролировать подъем грудной клетки.
Частота дыхательных циклов 12-15 в 1 минуту, т.е. одно вдувание за 5 секунд.
При появлении признаков самостоятельного дыхания у пострадавшего ИВЛ сразу не прекращают, продолжая до тех пор. пока число самостоятельных вдохов не будет соответствовать 12-15 в I минуту. При этом но возможности синхронизируют ритм вдохов с восстанавливающимся дыханием у пострадавшего. |
увеличить
Рис. 3.4. Искусственная вентиляция легких по способу изо рта в нос. |
3.2. Непрямой массаж сердца.
| Массаж сердца — механическое воздействие на сердце после его остановки с целью восстановления его деятельности и поддержания непрерывного кровотока до возобновления работы сердца. Показаниями к массажу сердца являются все случаи остановки сердца. Сердце может перестать сокращаться от различных причин: спазма коронарных сосудов, острой сердечной недостаточности, инфаркта миокарда, тяжелой травмы, поражения молнией или электрическим током и т.д. Признаки внезапной остановки сердца — резкая бледность, потеря сознания, исчезновение пульса на сонных артериях, прекращение дыхания или появление редких, судорожных вдохов, расширение зрачков. |
увеличить |
увеличить
Рис. 3.6. Положение больного и оказывающего помощь при непрямом массаже сердца. |
Существуют два основных вида массажа сердца: непрямой, или наружный (закрытый), и прямой, или внутренний (открытый).
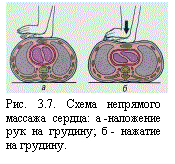
Непрямой массаж сердца основан на том, что при нажатии на грудь спереди назад сердце, расположенное между грудиной и позвоночником, сдавливается настолько, что кровь из его полостей поступает в сосуды. После прекращения надавливания сердце расправляется и в полости его поступает венозная кровь.
Непрямым массажем сердца должен владеть каждый человек. При остановке сердца его надо начинать как можно скорее. Наиболее эффективен массаж сердца, начатый немедленно после остановки сердца. |
Эффективность кровообращения, создаваемого массажем сердца, определяется по трем признакам: возникновению пульсации сонных артерий в такт массажу, сужению зрачков и появлению самостоятельных вдохов. Эффективность непрямого массажа сердца
обеспечивается правильным выбором места приложения силы к грудной клетке пострадавшего (нижняя половина грудины тотчас над мечевидным отростком). Руки массирующего должны быть правильно расположены (рис. 3.5, 3.6 — проксимальную часть ладони одной руки устанавливают на нижней половине грудины, а ладонь другой помещают на тыл первой, перпендикулярно к ее оси; пальцы первой кисти должны быть слегка приподняты и не оказывать давления на грудную клетку пострадавшего). |
увеличить |
Они должны быть выпрямлены в локтевых суставах. Производящий массаж должен стоять достаточно высоко (иногда на стуле, табурете, подставке, если больной лежит на высокой кровати или на операционном столе), как бы нависая своим телом над пострадавшим и оказывая давление на грудину не только усилием рук, но и весом своего тела. Сила нажатия должна быть достаточной, для того чтобы сместить грудину по направлению к позвоночнику на 4-6 см (рис. 3.7). Темп массажа должен быть таким, чтобы обеспечить не менее 60 сжатий сердца в 1 мин. При проведении реанимации двумя лицами массирующий сдавливает грудную клетку 5 раз с частотой примерно 1 раз в 1 секунду, после чего второй оказывающий помощь делает один энергичный и быстрый выдох изо рта в рот или в нос пострадавшего. В 1 мин осуществляется 12 таких циклов. Если реанимацию проводит один человек, то указанный режим реанимационных мероприятий становится невыполнимым; реаниматор вынужден проводить непрямой массаж сердца в более частом ритме – примерно 15 сжатий сердца за 12 секунд, затем за 3 секунды осуществляется 2 энергичных вдувания воздуха в легкие; в 1 мин выполняется 4 таких цикла, а в итоге – 60 сжатий сердца и 8 вдохов.

увеличить
Рис. 3.8. Освобождение желудка пострадавшего от воздуха путем надавливания на эпигастральную (подложечную) область. |
При попадании большого количества воздуха не в легкие, а в желудок вздутие последнего затруднит спасение больного. Поэтому целесообразно периодически освобождать его желудок от воздуха, надавливая на эпигастральную (подложечную) область (рис. 3.8).
Непрямой массаж сердца может быть эффективным только при правильном сочетании с искусственной вентиляцией легких. Время проведения сердечно-легочной реанимации должно производиться не менее 30-40 минут или до прибытия медицинских работников. |
4. ПЕРВАЯ ПОМОЩЬ ПРИ ОТРАВЛЕНИЯХ
4.1. При отравлении промышленными газами.
Первая доврачебная помощь при отравлении легкой и средней степени будет существенно отличаться от помощи при отравлениях тяжелой степени тем, что её не следует начинать с проведения искусственной вентиляции легких и непрямого массажа сердца. В указанной ситуации, если у пострадавшего будут налицо все признаки жизни в виде дыхания, сердцебиения, реакции зрачков на свет, но сознание нарушено (заторможено, подавлено), помощь необходимо оказывать в следующей последовательности:
а) Вывести или вынести пострадавшего из зараженной, загазованной зоны перпендикулярно направлению ветра, предварительно одев на себя, на пострадавшего любое средство индивидуальной защиты.
б) Расстегнуть стесняющую одежду, в зимнее время занести в теплое помещение. Не теряя драгоценного времени, побыстрее оценить состояние пострадавшего по признакам жизни.
в) Убедившись в наличии самостоятельного дыхания, даже неглубокого, и нащупав пульс на сонной артерии, пострадавшему дают понюхать нашатырный спирт (есть в любой аптечке) и протирают виски. Процедуру можно повторить, однако следует опасаться рвотного рефлекса, а при появлении внезапной рвоты – голову пострадавшего резко поворачивают набок. Рвота – первый благоприятный признак в улучшении состояния пострадавшего.
г) Усилив дыхательный цикл применением нашатырного спирта, пострадавшему по возможности следующим этапом проводят ингаляцию чистого кислорода аппаратом ГС-10 или из кислородного баллона через редуктор и шланг. Эту процедуру можно проводить несколько часов подряд безо всякого вреда для организма.
Применение кислорода снимает и ликвидирует последствия острого кислородного голодания тканей организма, и частично устраняет дальнейшее развитие осложнений отравления газом.
д) Только на фоне восстановленного сознания, когда пострадавший будет вступать в контакт с окружающими, и выполнять простейшие команды («откройте глаза», «поднимите руку») можно будет дать ему выпить жидкости в виде горячего чая, молока, слабощелочную воду (1/2 чайной ложки питьевой соды на стакан воды).
е) Промыть при необходимости глаза пострадавшему 1-2% раствором питьевой соды или раствором крепкого чая.
ж) До приезда медицинских работников, пострадавшему следует придать возвышенное или полусидячее положение для профилактики осложнения в виде токсического отека легких.
При отравлениях тяжелой степени следует предпринять такие меры, как:
а) Вывести или вынести пострадавшего из зараженной, загазованной зоны перпендикулярно направлению ветра, предварительно одев на себя, на пострадавшего любое средство индивидуальной защиты.
б) Расстегнуть стесняющую одежду, в зимнее время занести в теплое помещение.
в) Придать пострадавшему соответствующее положение: уложить на твердую поверхность, подложив под лопатки валик из одежды;
г) Произвести искусственную вентиляцию легких (п. 3.1.);
д) При появлении признаков самостоятельного дыхания продолжать ИВЛ до тех пор, пока число самостоятельных дыханий не будет соответствовать 12-15 раз в минуту. Далее аналогично случаю отравления легкой степени.
4.2. При отравлении метанолом.
а) Тщательное промывание желудка. Для этого используют 8-10 литров воды с добавлением 100-200 г. пищевой соды.
б) После промывания дают внутрь 2-3 столовые ложки слегка размельченно-го активированного угля или любое обволакивающее средство — молоко, яичный белок, кисель, рисовый отвар.
в) Как эффективное противоядие после промывания дают выпить 200 мл 30-40% раствора этилового алкоголя в два приема. Этиловый спирт нарушает метаболизм метанола посредством связывания определенных фермент-ных систем организма и своим воздействием может спасти потерпевшего от смер-тельного исхода.
При отравлении парами метанола первая доврачебная помощь оказывается как при ингаляционных поражениях в зависимости от степени отравления и тя-жести состояния потерпевшего. При оказании этой помощи следует:
а) Провести ингаляцию пострадавшего чистым кислородом для ускорения процесса метаболизации яда в организме.
б) Дать пострадавшему принять внутрь 200 мл. 30-40% раствора этилового алкоголя.
4.3. При отравлении одорантом (этилмеркаптаном).
При обнаружении первых признаков отравления одорантом пострадавший должен быть немедленно удален из опасной зоны на свежий воздух или в проветриваемое помещение, вызвать медработника.
Пострадавшему необходимо обеспечить удобную позу (лежа) и свободу дыхания.
При легких ингаляционных отравлениях – свежий воздух, покой, тепло, крепкий чай или кофе.
При потере сознания обеспечить вдыхание нашатырного спирта (на ватке).
При попадании в глаза – промывать пораженный глаз в течение 20 минут слегка теплой водой, стараясь не попасть загрязненной водой в «чистый» глаз.
При раздражении слизистой глаз, полости рта и носа – обильно промыть 2-х % раствором соды, закапать в глаз 0,5 % раствор дикаина, в нос несколько капель 0,05 % нафтизина.
При попадании на кожу снять загрязненную одежду, пораженный участок кожи тщательно обмыть теплой водой с мылом, смазать дерматоловой мазью.
При заглатывании – прополоскать рот водой. Дать выпить 250-300 мл воды. Рвоту не вызывать, но если была самопроизвольная рвота, дать повторно выпить воду.
5. ПЕРВАЯ ПОМОЩЬ ПРИ РАНЕНИИ
5.1. Раны, кровотечения. Меры по оказанию ПДНП при кровотечении.
Раны – повреждения тканей, вызванные механическим воздействием, сопровождающиеся нарушением целости кожи или слизистых оболочек. В зависимости от механизма травмы и характера ранящего предмета, различают резаные, колотые, рубленые, укушенные, ушибленные, огнестрельные и другие раны.
При небольших, поверхностных ранах кровотечение обычно капиллярное, останавливающееся самостоятельно или после наложения давящей повязки. При повреждении крупных сосудов кровотечение интенсивное и может угрожать жизни пострадавшего.
Кровотечение – истечение крови из кровеносных сосудов при нарушении целости их стенки. Кровотечение называют наружным, если кровь поступает во внешнюю среду, и внутренним, если она поступает во внутренние полости организма или полые органы. По происхождению кровотечения бывают травматическими, вызванными повреждением сосудов, и нетравматическими, связанными с их разрушением каким-либо патологическим процессом или с повышенной проницаемостью сосудистой стенки.
В человеческом организме в венозном русле находится 70% всего объема циркулирующей крови, в капиллярах 12%, в сосудах и камерах сердца – 3%, в артериальном русле – всего 15% объема циркулирующей крови.
Опасность любого кровотечения состоит в том, что в результате него падает количество циркулирующей крови, ухудшаются сердечная деятельность и обеспечение тканей (особенно головного мозга), печени и почек кислородом. При обширной и длительной кровопотере развивается малокровие (анемия). Очень опасна кровопотеря у детей и лиц пожилого возраста, организм которых плохо приспосабливается к быстро уменьшающемуся объему циркулирующей крови. Большое значение имеет то, из сосуда какого калибра истекает кровь. Так, при повреждении мелких сосудов образующиеся кровяные сгустки (тромбы) закрывают их просвет, и кровотечение останавливается самостоятельно. Если же нарушена целость крупного сосуда, например артерии, то кровь бьет струей, истекает быстро, что может привести к смертельному исходу буквально за несколько минут. Хотя при очень тяжелых травмах, например отрыве конечности, кровотечение может быть небольшим, т.к. возникает спазм сосудов.
увеличить
Рис.5.1. Виды кровотечения:
а – артериальное;
б – венозное |
В зависимости от того, какой сосуд кровоточит, кровотечение может быть капиллярным, венозным, смешанным и артериальным (рис. 5.1.). При наружном капиллярном кровотечении кровь выделяется равномерно из всей раны (как из губки); при венозном она вытекает равномерной струей, имеет темно-вишневую окраску (в случае повреждения крупной вены может отмечаться пульсирование струи крови в ритме дыхания). При артериальном кровотечении изливающаяся кровь имеет ярко-красный цвет, она бьет сильной прерывистой струей (фонтаном), выбросы крови соответствуют ритму сердечных сокращений. Смешанное кровотечение имеет признаки как
артериального, так и венозного. |
Выделение крови через рот может быть связано с кровотечением из легких, верхних дыхательных путей, глотки, пищевода и желудка. Выделение пенистой алой крови изо рта характерно для легочного кровотечения, возникшего, например, при туберкулезе легких. «Кровавая» рвота часто возникает при язвенной болезни желудка и двенадцатиперстной кишки, если язвенный процесс разрушил кровеносный сосуд. Иногда желудочное кровотечение может осложнять течение острого гастрита, опухолей желудка. Вполне достоверным признаком кровотечение из желудка и двенадцатиперстной кишки является рвота содержимым, напоминающим кофейную гущу, возможна рвота свежей и свернувшейся кровью. Через некоторое время появляется дегтеобразный стул со зловонным запахом. Наличие крови в моче свидетельствует о кровотечении из почек, мочевого пузыря.
Внутренние скрытые кровотечения, т. е. кровотечения в замкнутые полости тела, возникают главным образом в результате повреждения внутренних органов (печени, легкого и др.), и кровь при этом не выделяется наружу. Такое кровотечение можно заподозрить лишь по изменениям общего состояния пострадавшего и по симптомам скопления жидкости в той или иной полости. Кровотечение в брюшную полость проявляется бледностью, слабым частым пульсом, жаждой, сонливостью, потемнением в глазах, обмороком. При кровотечении в грудную полость эти симптомы сочетаются с одышкой. При кровотечении в полость черепа на первый план выступают признаки сдавления головного мозга — головная боль, нарушение сознания, расстройства дыхания, параличи и др.
Первая помощь при наружном кровотечении зависит от его характера. Так, при небольшом капиллярном или венозном кровотечении из раны на руке или ноге достаточно наложить стерильную повязку и потуже ее прибинтовать (давящая повязка) или хорошо притянуть ватно-марлевый тампон к ране с помощью лейкопластыря. Повязка должна состоять из нескольких слоев ваты и марли. Нужно следить за тем, чтобы не перетянуть конечность слишком сильно (до посинения кожи ниже повязки). Давящая повязка позволяет остановить кровотечение из небольших артерий. Перед наложением асептической повязки кожу вокруг раны освобождают от одежды и обрабатывают 2% раствором бриллиантового зеленого или 5% спиртовым раствором йода. Рану можно промыть раствором перекиси водорода. При небольших ранах нередко сами больные накладывают повязку с мазью Вишневского или ихтиоловой мазью, что недопустимо, т.к. может привести к осложнениям и прогрессированию гнойного процесса. В начальной фазе раневого процесса применяют повязки с жидкими антисептиками (фурацилин, йодопирон, хлоргексидин и др.) или мазью на основе полиэтиленгликоля (левосин, левомеколь). При поверхностных ссадинах, царапинах, небольших колотых ранах пострадавшие часто не обращаются за помощью. Однако любое повреждение кожного покрова может привести к развитию тяжелого гнойного процесса, а также столбняка. Микротравму необходимо обработать раствором антисептического средства и обратиться в поликлинику или травматологический пункт.
увеличить |
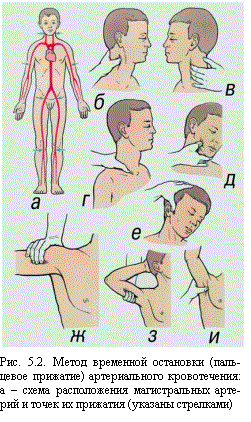
Однако, при сильном артериальном или смешанном кровотечении этого недостаточно. В подобных случаях могут быть использованы другие способы: пальцевое прижатие артерии, наложение кровоостанавливающего жгута или форсированное сгибание конечности. Самым доступным из них является прижатие артерии выше раны, из которой истекает кровь. Для этого необходимо знать точки, в которых артерии могут быть прижаты к кости (рис. 5.2.). Как правило, в них удается прощупать пульсацию артерий. Прижатие артерии пальцем или кулаком обеспечивает почти мгновенную остановку кровотечения. Однако даже очень хорошо физически развитый человек не может достаточно долго продолжать прижатие, т.к. уже через 10—15 мин руки начинают уставать, и давление ослабевает. В связи с этим сразу же после прижатия артерии нужно предпринять попытку остановки кровотечения другим способом. Чаще для этой цели используется кровоостанавливающий жгут. После наложения жгута кровотечение должно остановиться, но если оно продолжается, то жгут нужно снять и наложить вновь, отступив выше места его первоначального наложения. После наложения жгута надежно прикрепить к нему записку с указанием времени, даты наложения, фамилии и должности спасателя. |
| Жгут следует накладывать при сильном артериальном кровотечении выше места ранения на верхнюю треть плеча, на все отделы бедра. Давление на конечность должно быть достаточным для прекращения кровотечения, но не вызывающим полного обескровливания конечности. Жгут может накладываться на конечность не более чем на 1,5 — 2 часа, а в холодное время года – 0,5 — 1 час. Периодически через 30 — 60 минут жгут следует ослабить, распустить на несколько минут (на это время пережать сосуд выше жгута пальцем), помассировать (легко) борозду от жгута, предварительно возобновив пальцевое прижатие артерии, и наложить вновь, но уже с большим натяжением. При отсутствии фабричного жгута его можно заменить импровизированным – резиновой трубкой, галстуком, ремнем, поясом, платком, бинтом и т.п. (рис. 5.3.), но не следует использовать проволоку. Для остановки кровотечения с помощью подручных средств используют так называемую закрутку, которую затем фиксируют отдельным бинтом. |
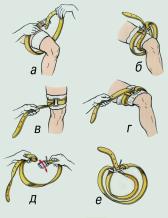
увеличить
Рис. 5.3. Использование поясно-го ремня в качестве кровооста-навливающего жгута: а, б, в, г – этапы наложения жгута; д, е – подготовка двойной петли. |
увеличить
Рис. 5.4. Методы остановки кровотечения из сосудов конечностей путем их форсированного сгибания |
Остановка кровотечений из сосудов конечностей возможна при форсированном их сгибании (рис. 5.4.). Чаще этот способ применяется для остановки кровотечений из сосудов руки. Его рационально применять при интенсивном кровотечении из ран, расположенных у основания конечностей. Максимальное сгибание конечности производят в суставе выше раны и фиксируют конечность бинтами в таком положении. Так, при остановке кровотечений из ран предплечья и кисти на сгибательную поверхность локтевого сустава укладывают ватно-марлевый пелот (его можно заменить небольшим валиком из материи), затем руку максимально сгибают в локте, притягивая с помощью бинта или ремня предплечье к плечу до исчезновения пульса на запястье, прекращения истечения крови из раны. В таком положении руку фиксируют бинтом (ремнем). При кровотечениях из верхней части плеча и подключичной области, которое может быть смертельным, заводят оба плеча за спину со сгибанием в локтевых суставах, после чего их связывают с помощью бинта (ремня и т.п.). В этом случае сдавливаются артерии с обеих сторон. |
При остановке кровотечений из ран ниже колена пострадавшего укладывают на спину, в подколенную область помещают ватно-марлевый валик, бедро приводят к животу, а голень сгибают и фиксируют к бедру бинтом или ремнем. Кровотечение из бедренной артерии останавливают сгибанием нижней конечности в тазобедренном суставе, предварительно поместив в паховую область валик. После остановки кровотечения бедро фиксируют ремнем к туловищу. Однако далеко не во всех случаях удается полностью остановить кровотечения при форсированном сгибании конечностей, в ряде случаев этот способ нельзя использовать, например при переломах.
При любом кровотечении поврежденной части тела придают возвышенное положение и обеспечивают покой (транспортная иммобилизация). Окончательная остановка кровотечения проводится в лечебном учреждении, в которое немедленно должен быть доставлен пострадавший.
5.2. Укус животного.
Укушенные раны всегда загрязнены различными микроорганизмами, находящимися в полости рта животных и человека. При укусах больных бешенством животных возможно заражение человека. Чаще всего кусают домашние собаки, реже кошки и дикие животные (лисы, волки). Большую опасность представляют укусы животных, больных бешенством (чрезвычайно тяжелым вирусным заболеванием). Вирус бешенства выделяется со слюной больных животных и попадает в организм пострадавшего от укусов через рану кожи или слизистой оболочки. Большинство укусов животных следует считать опасными в смысле заражения бешенством, т.к. в момент укуса животное может не иметь внешних признаков заболевания. У собак бешенство чаще проявляется сильным возбуждением, расширением зрачков, нарастанием беспокойства. Собака может убегать из дома, набрасываться без лая и кусать людей и животных, проглатывать различные несъедобные предметы. Наблюдаются сильное слюноотделение и рвота. Водобоязнь не является обязательным симптомом болезни.
Первая помощь. При оказании первой помощи пострадавшему от укуса животного не следует стремиться к немедленной остановке кровотечения, т.к. оно способствует удалению из раны слюны животного. Рану промывают мыльным раствором, кожу вокруг нее обрабатывают раствором антисептического средства (спиртовым раствором йода, раствором марганцовокислого калия, этиловым спиртом и др.), а затем накладывают стерильную повязку. Пострадавшего доставляют в травматологический пункт или другое лечебное учреждение. Вопрос о проведении прививок против бешенства решает врач.
5.3. Укус змеи.
В средней полосе России в зоне промышленных интересов ООО «Севергазпром» мо-гут встретиться змеи типа гадюки обыкновенной, гадюки степной (Рис.5.5.) и щитомордника.
Поражения, развивающиеся в результате укусов этими змеями, сводятся к болевому воздействию, временному усилению с последующим длительным снижением свертываемости крови, отеку тканей в зоне укуса и их некрозу (омертвению).
Признаки действия яда:
• В первые минуты в зоне укуса появляется местное покраснение, отечность, местные кровоизлияние («синяки»).
• Кровоизлияние распространяется вверх и вниз от зоны укуса, усиливается отек, кожа принимает багрово-синюшный оттенок, возможно образование на коже пузырей со светлым или кровянистым содержимым.
• В зоне укуса образуются некротические язвочки, ранки укуса могут длительно кровоточить.
• В пораженной конечности развивается лимфангит с поражением подмышечных или паховых лимфоузлов.
• При длительном воздействии яда и неоказании помощи возможно внутреннее кровоизлияние в толщу тканей или в близлежащие органы (печень, почки и др.), что приводит к признакам острой кровопотери: возбуждение, сменяющееся вялостью, бледность кожи, учащение пульса, головокружение, резкая слабость, снижение артериального давления вплоть до шока.
• Возможно носовое или желудочно-кишечное кровотечение.
• Максимальная выраженность признаков достигает через 8-24 часа после укуса, при неверном оказании помощи состояние больного остается тяжелым 2-3 дня.
• При легких формах поражения преобладают местные проявления в зоне укуса. |
Рис. 5.5. Змеи.

увеличить
а) – Гадюка обыкновенная;

увеличить
б) – Гадюка степная.
|
Первая помощь. При оказании помощи пострадавшему от укуса змеи категорически запрещаются следующие мероприятия:
• Прижигание места укуса.
• Обкалывание места укуса любыми препаратами.
• Разрезы места укуса.
• Перетягивание конечности жгутом (кроме укуса кобры).
• Употребление алкоголя в любых количествах.
При укусе змеи оказание первой медицинской помощи следует начинать с немедленного энергичного отсасывания содержимого ранок в течение 10-15 (20) минут (в первые 6 минут удаляется около 3/4 всего извлекаемого яда) с его отплевыванием, что позволяет удалить от 30 до 50% всего введенного в организм яда. Если ранки подсохли, их предварительно «открывают» надавливанием на складку кожи. Процедура отсасывания змеиного яда безопасна при отсутствии ранок во рту пострадавшего при самопомощи или во рту оказывающего помощь. Яд, попавший в желудок, обезвреживается желудочным соком!
Пораженная конечность должна оставаться неподвижной. Для этого желательна транспортная иммобилизация (п. 12.1.) подручными средствами (шины, дощечки, толстые ветки и т.п.).
Пострадавший должен находиться в положении лежа как при оказании помощи, так и при транспортировке. Нежелательно пытаться двигать пораженной конечностью. Полезны обильное питье (чай, кофе, бульон). Прием алкоголя в любом виде противопоказан.
Обработка раны проводится по общим правилам лечения ран (кожа вокруг раны обрабатывается спиртом, бриллиантовым зеленым, йодом или водкой, накладывается стерильная повязка из индивидуального пакета, повязка закрепляется бинтом натуго (!) или лейкопластырем).
При нарушении дыхания проводится дыхание «рот в рот» или вспомогательное с помощью дыхательных мешков с переводом на искусственное дыхание в стационарных условиях.
Пострадавший во всех случаях экстренно направляется к врачу c дальнейшей госпитализацией в токсикологическое отделение стационара, в отделение реаниматологии, в отделение общей хирургии с палатами интенсивной терапии.
5.4. Укусы насекомых.
Энцефалит клещевой – острая нейровирусная инфекция.
Источник инфекции – иксодовые клещи, в организме которых паразитирует вирус. Дополнительным резервуаром и переносчиком вируса могут быть грызуны (мыши, бурундуки, зайцы и др.), птицы (дрозда, щегол и др.) и домашние животные (козы, коровы). Вирус может проникать в молоко животных.
Передача инфекции происходит при укусе клеща, а также через коровье и козье молоко.
Инкубационный период длится 10-12 дней. Заболевание начинается остро с проявлением основных синдромов: общим инфекционным, менингеальным, очаговыми поражениями нервной системы. Температура тела – до 40 С.
Первая помощь. При обнаружении клеща нельзя его раздавливать или удалять с применением усилий. Необходимо наложить ватный тампон смоченный растительным маслом на клеща. В течение 20-30 минут клещ отпадает сам или легко удалится при незначительном потягивании. Ранку следует обработать йодом и срочно обратиться в лечебное учреждение для проведения профилактики клещевого энцефалита.
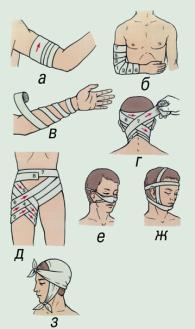
увеличить
Рис. 5.8. Различные типы бинтовых повязок: а – циркулярная; б – черепашья; в — ползучая; г – крестообразная; д – колосовидная; е, ж, з – пращевидная. |
5.5. Повязки – комплекс средств, которые используются с целью закрепления перевязочного материала, давления на какую-нибудь часть тела (в основном, для остановки кровотечения), предупреждения отека тканей или удержания конечности либо иной части тела в неподвижном состоянии, а также для защиты раны или измененной поверхности кожи от воздействия внешней среды. В соответствии с этим различают укрепляющие, давящие и обездвиживающие (иммобилизующие) повязки. Они бывают постоянными (накладываются на длительный срок) и временными. Постоянные повязки обычно делают из гипсовых бинтов (отвердевающие повязки) или используют различные шины (шинные повязки).
Как правило, постоянные повязки применяются при тяжелых травмах или после операций и требуют регулярного контроля за их состоянием со стороны медицинских работников. |
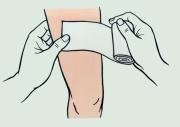
увеличить
Рис. 5.6. Правильное наложение бинта при накладывании повязки.
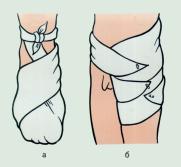
увеличить
Рис. 5.7. Использование треугольной косынки для наложения повязок на стопу (а) и тазобедренный сустав (б). |
Из укрепляющих повязок используются пластырные, клеевые и бинтовые. Получают распространение контурные, сетчатые и специально изготовленные матерчатые повязки. Простейшие повязки (бинтовые, давящие) должен уметь накладывать каждый (рис. 5.6-5.11).
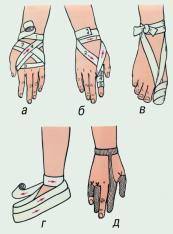
увеличить
Рис. 5.9. Бинтовые повязки на верхнюю и нижнюю конеч-ности: а — на кисть и лучезапястный сустав; б — на II палец кисти; в — на I палец стопы; г — на всю стопу; д — сетчатая повязка на пальцы кисти. |
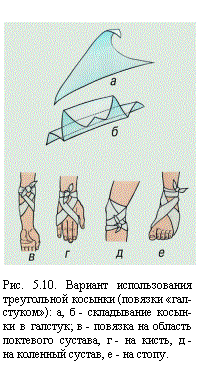
увеличить |
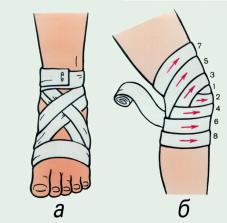
увеличить
Рис. 5.11. Крестообразные повязки на голеностопный (а) и на коленный (б) суставы. Цифрами указана последовательность наложения туров бинтов. |
6. ПЕРВАЯ ПОМОЩЬ ПРИ УШИБАХ, РАСТЯЖЕНИЯХ И ПЕРЕЛОМАХ
6.1. Ушиб – закрытое повреждение тканей и органов без существенного нарушения их структуры. Обычно возникает в результате удара тупым предметом или при падении. Чаще повреждаются поверхностно расположенные ткани (кожа, подкожная клетчатка, мышцы и надкостница). Особенно страдают при сильном ударе мягкие ткани, придавливаемые в момент травмы к костям. В результате ушиба голени в области передневнутренней ее поверхности, где кожа и подкожная клетчатка прилежат к кости, возможно омертвение кожи и ее последующее отторжение. При ударах по малозащищенным мягкими тканями костям наступают не только очень болезненные ушибы надкостницы с ее отслоением, но и повреждения костей (трещины и переломы).
Первая помощь. При оказании первой помощи пострадавшим с ушибами, если есть хоть малейшее подозрение на более тяжелую травму (перелом, вывих, повреждение внутренних органов и т.п.), ее объем должен соответствовать тяжести предполагаемого повреждения. При нарушении целости кожи накладывают стерильную повязку. В случаях отслоения кожи, при множественных ушибах, ушибах суставов, внутренних органов проводят транспортную иммобилизацию и доставляют пострадавшего в ближайшее лечебное учреждение. При нарушении функции дыхания и сердечной деятельности безотлагательно на месте происшествия начинают искусственное дыхание и массаж сердца. Одновременно вызывают скорую медицинскую помощь.
Уменьшению боли при небольших ушибах мягких тканей способствует местное применение холода: на поврежденное место направляют струю холодной воды, прикладывают к нему пузырь или грелку со льдом или делают холодные примочки. Рекомендуется сразу после травмы наложить давящую повязку на место ушиба и создать покой, например при ушибе руки ее покой можно обеспечить с помощью косыночной повязки. При ушибах ноги ей придают возвышенное положение, в течение нескольких дней соблюдают щадящий режим нагрузки, а затем, по мере уменьшения боли и отека, постепенно его расширяют. Рассасыванию кровоподтека способствуют тепловые процедуры (грелка с теплой водой, теплые ванны и т.п.), согревающие компрессы, активные движения с нарастающей амплитудой в суставах, расположенных рядом с поврежденным местом, к которым можно приступать только через несколько дней после травмы.
6.2. Растяжения и разрывы связок, сухожилий, мышц относятся к часто встречающимся повреждениям опорно-двигательного аппарата. Характерным признаком разрыва или растяжения является нарушение двигательной функции сустава, который укрепляется соответствующей связкой, или мышцы, если повреждается она сама либо ее сухожилие.
При повреждении связки страдают расположенные рядом с ней питающие кровеносные сосуды. В результате этого образуется большее или меньшее кровоизлияние в окружающие ткани.
Первая помощь. При растяжении, разрыве связок поврежденному суставу прежде всего необходимо обеспечить покой, наложить тугую повязку и для уменьшения боли прикладывать холодный компресс (рис. 6.1.) на протяжении 12-24 часов, затем перейти на тепло и согревающие компрессы. |

увеличить
Рис. 6.1. Полиэтиленовый пакет со льдом, наложенный на голеностопный сустав при растяжении связок |
6.3. Вывих – стойкое смещение суставных концов костей, которое вызывает нарушение функции сустава.
В большинстве случаев вывих является тяжелой травмой, которая иногда угрожает жизни пострадавшего. Так, при вывихе в шейном отделе позвоночника в результате сдавления спинного мозга возможны паралич мышц рук, ног и туловища, расстройства дыхания и сердечной деятельности.
Основные признаки травматического вывиха: резкая боль, изменение формы сустава, невозможность движений в нем или их ограничение.
| Первая помощь. Оказывая первую помощь пострадавшему на месте происшествия, нельзя пытаться вправлять вывих, т.к. это часто вызывает дополнительную травму. Необходимо обеспечить покой поврежденному суставу путем его обездвиживания (см. п. 12.1. – Иммобилизация, рис. 6.2.). Необходимо приложить к нему холод (пузырь со льдом или холодной водой). При открытом В. на рану предварительно накладывают стерильную повязку. Нельзя применять согревающие компрессы. Вправить вывих должен врач в первые часы после травмы. |
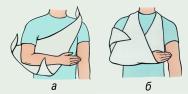
увеличить
Рис. 6.2. Иммобилизация верхней конечности при повреждении (вывихе) плечевого сустава с помощью косынки: а, б — этапы иммобилизации. |
6.4. Переломы – повреждения костей, которые сопровождаются нарушением ее целости. При переломах одновременно с повреждением кости нарушается целость окружающих мягких тканей, могут травмироваться расположенные рядом мышцы, сосуды, нервы и др. При сопутствующем перелому повреждении кожи и наличии раны перелом называют открытым, а если кожа цела – закрытым.
Первая помощь. При оказании первой помощи ни в коем случае не следует пытаться сопоставить отломки кости – устранить изменение формы конечности (искривление) при закрытом переломе или вправить вышедшую наружу кость при
открытом переломе.
Пострадавшего нужно как можно быстрее доставить в лечебное учреждение. Предварительно необходимо обеспечить надежную транспортную иммобилизацию, а при открытом переломе еще и наложить на рану стерильную повязку. В случае сильного кровотечения необходимо принять меры к его остановке, например с помощью жгута кровоостанавливающего. |
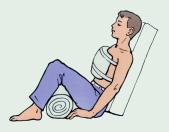
увеличить
Рис. 6.3. Иммобилизация пострадавшего при ранении в грудь. |
Если на период транспортировки нужно утеплить пострадавшего, то желательно поврежденную конечность просто укутать или оставить под наброшенной сверху одеждой (руку под пальто и т.п.). При необходимости раздеть пострадавшего (это можно делать только в тех случаях, когда нет опасности сместить отломки), сначала снимают одежду со здоровой стороны, а затем на стороне повреждения; одевают в обратной последовательности. Переносить пострадавшего с переломом можно только на небольшие расстояния и лучше на носилках.
7. ПЕРВАЯ ПОМОЩЬ ПРИ ОТМОРОЖЕНИЯХ
Отморожение – повреждение тканей в результате воздействия низкой температуры. Причины отморожения различны, и при соответствующих условиях (длительное воздействие холода, ветра, повышенная влажность, тесная или мокрая обувь, неподвижное положение, плохое общее состояние пострадавшего – болезнь, истощение, алкогольное опьянение, кровопотеря и т.д.) отморожение может наступить даже при температуре плюс 3-7?. Более подвержены отморожению дистальные отделы конечностей, уши, нос. При отморожениях вначале ощущается чувство холода, сменяющееся затем онемением, при котором исчезают вначале боли, а затем всякая чувствительность. Наступившая анестезия делает незаметным продолжающееся воздействие низкой температуры, что чаще всего является причиной тяжелых необратимых изменений в тканях.
По тяжести и глубине различают четыре степени отморожения. Установить это возможно лишь после отогревания пострадавшего, иногда через несколько дней.
Отморожение I степени характеризуется поражением кожи в виде обратимых расстройств кровообращения. Кожа пострадавшего бледной окраски, несколько отечная, чувствительность ее резко снижена или полностью отсутствует. После согревания кожа приобретает сине-багровую окраску, отечность увеличивается, при этом часто наблюдаются тупые боли. Воспаление (отечность, краснота, боли) держится несколько дней, затем постепенно проходит. Позднее наблюдаются шелушение и зуд кожи. Область отморожения часто остается очень чувствительной к холоду.
Отморожение II степени проявляется омертвением поверхностных слоев кожи. При отогревании бледный кожный покров пострадавшего приобретает багрово-синюю окраску, быстро развивается отек тканей, распространяющийся за пределы отморожения. В зоне отморожения образуются пузыри, наполненные прозрачной или белого цвета жидкостью. Кровообращение в области повреждения восстанавливается медленно. Длительно может сохраняться нарушение чувствительности кожи, но в то же время отмечаются значительные боли.
Для данной степени отморожения характерны общие явления: повышение температуры тела, озноб, плохой аппетит и сон. Если не присоединяется вторичная инфекция, в зоне повреждения происходит постепенное отторжение омертвевших слоев кожи без развития грануляции и рубцов (15-30 дней). Кожа в этом месте длительное время остается синюшной, со сниженной чувствительностью.
При отморожении III степени нарушение кровоснабжения (тромбоз сосудов) приводит к омертвению всех слоев кожи и мягких тканей на различную глубину. Глубина повреждения выявляется постепенно. В первые дни отмечается омертвение кожи: появляются пузыри, наполненные жидкостью темно-красного и темно-бурого цвета. Вокруг омертвевшего участка развивается воспалительный вал (демаркационная линия). Повреждение глубоких тканей выявляется через 3-5 дней в виде развивающейся влажной гангрены. Ткани совершенно нечувствительны, но больные страдают от мучительных болей.
Общие явления при данной степени отморожения выражены сильнее. Интоксикация проявляется потрясающими ознобами и потами, значительным ухудшением самочувствия, апатией к окружающему.
Отморожение IV степени характеризуется омертвением всех слоев ткани, в том числе и кости. При данной глубине поражения отогреть поврежденную часть тела не удается, она остается холодной и абсолютно нечувствительной. Кожа быстро покрывается пузырями, наполненными черной жидкостью. Граница повреждения выявляется медленно. Отчетливая демаркационная линия появляется через 10-17 дней. Поврежденная зона быстро чернеет и начинает высыхать (мумифицироваться). Процесс отторжения некротизировавшейся конечности длительный (1,5-2 мес.), заживление раны очень медленное и вялое.
При отморожении I степени и ограниченных участков тела (нос, уши) согревание можно осуществлять с помощью тепла рук оказывающего первую помощь, грелок. Следует воздержаться от интенсивного растирания и массажа охлажденной части тела, т.к. при отморожениях II, III и IV степени это может привести к травме сосудов, что увеличит опасность их тромбоза и тем самым увеличит глубину повреждения тканей.
Первая помощь. Большое значение при оказании первой помощи имеют мероприятия по общему согреванию пострадавшего (горячий кофе, чай, молоко). Быстрейшая доставка пострадавшего в медицинское учреждение является также мерой первой помощи. При транспортировке следует принять все меры к предупреждению повторного охлаждения. Если первая помощь не была оказана до прибытия санитарного транспорта, то ее следует оказать во время транспортировки.
Главное не допустить согревания переохлажденных участков тела снаружи, т.к. на них губительно действует теплый воздух, теплая вода, при-косновение теплых предметов и даже рук.
Когда пострадавшего вводят в отапливаемое., помещение, переохлажденные участки тела, чаще руки или ноги, нужно оградить от воздействия тепла, наложив на них теплоизоляционные. повязки (ватно-марлевые, шерстяные и другие).
Повязка должна закрывать только область с пораженным побледнением ко-жи, не захватывая не изменившиеся кожные покровы. В противном случае тепло от участков тела с ненарушенным кровообращением будет распространяться под повязкой на переохлажденные участки и вызывать их согревание с поверхности, чего допустить нельзя!
Повязку оставляют до тех пор, пока не появится чувство жара и не восстано-вится чувствительность в пальцах рук или ног. В таком случае согревание тканей будет происходить за счет тепла, приносимого током крови и жизнедеятельность тканей пораженного участка будет восстанавливаться одновременно с восстановлением в нем кровотока.
Очень важно обеспечить неподвижность переохлажденных пальцев кистей и стоп, так как их сосуды очень хрупки и потому возможны кровоизлияния после восстановления кровотока. Чтобы обеспечить их неподвижность, достаточно применить любой из видов транспортной иммобилизации импровизированными или стандартными шинами.
При общем переохлаждении с потерей сознания основным правилом по прежнему остается наложение теплоизолирующих повязок на руки и ноги, как только по-страдавшего внесли в теплое помещение. Предварительно у него определяют признаки жизни в виде наличия элементов сознания, дыхания, сердцебиения, реакции зрачков на свет, по показаниям проводят ИВЛ методом «донора» и осто-рожно непрямой массаж сердца. Тело укутывают ватным или шерстяным одеялом. Оледеневшую обувь не снимают и ноги в этой обуви укутывают любым подруч-ным материалом.
После оказания необходимой помощи за состоянием пострадавшего ведут наблюдение и в дальнейшем госпитализируют в лечебное учреждение,
Применяя этот метод первой помощи, часто удается спасти обмороженных и избежать тяжелых последствий отморожения рук и ног.
8. ПЕРВАЯ ПОМОЩЬ ПРИ ОЖОГАХ
Ожоги – повреждение тканей, возникающее под действием высокой температуры, электрического тока, кислот, щелочей или ионизирующего излучения. Соответственно различают термические, электрические, химические и лучевые ожоги. Термические ожоги встречаются наиболее часто, на них приходится 90-95% всех ожогов.
Тяжесть ожогов определяется площадью и глубиной поражения тканей. В зависимости от глубины поражения различают четыре степени ожогов. Поверхностные ожоги (I, II степеней) при благоприятных условиях заживают самостоятельно. Глубокие ожогов (III и IV степени) поражают кроме кожи и глубоколежащие ткани, поэтому при таких ожогах требуется пересадка кожи. У большинства пораженных обычно наблюдается сочетание ожогов различных степеней.
Вдыхание пламени, горячего воздуха и пара может вызвать ожог верхних дыхательных путей и отек гортани с развитием нарушений дыхания. Вдыхаемый дым может содержать азотную или азотистую кислоты, а при сгорании пластика — фосген и газообразную гидроциановую кислоту. Такой дым ядовит, он вызывает химический ожог и отек легких. При пожарах в закрытом помещении у пострадавших всегда следует подозревать поражение легких. Ожог верхних дыхательных путей и повреждение легких приводят к нарушению доставки кислорода к тканям организма (гипоксии). У взрослых гипоксия проявляется беспокойством, бледностью кожи, у детей – выраженным страхом, плаксивостью, иногда возникают спастическое сокращение мышц и судороги. Гипоксия является причиной многих смертельных исходов при пожарах в помещениях.
Первая помощь состоит в прекращении действия поражающего фактора. При ожогах пламенем следует потушить горящую одежду, вынести пострадавшего из зоны пожара; при ожогах горячими жидкостями или расплавленным металлом – быстро удалить одежду с области ожогов. Для прекращения воздействия температурного фактора необходимо быстрое охлаждение пораженного участка тела путем погружения в холодную воду, под струю холодной воды или орошением хлорэтилом. При химических ожогах (кроме ожогов негашеной известью) пораженную поверхность как можно быстрее обильно промывают водой из-под крана. В случае пропитывания химически активным веществом одежды нужно стремиться быстро удалить ее. Абсолютно противопоказаны какие-либо манипуляции на ожоговых ранах. С целью обезболивания пострадавшему дают анальгин (пенталгин, темпалгин, седалгин). При больших ожогах пострадавший принимает 2-3 таблетки ацетилсалициловой кислоты (аспирина) и 1 таблетку димедрола. До прибытия врача дают пить горячий чай и кофе, щелочную минеральную воду (500-2000 мл) или следующие растворы: I раствор – гидрокарбонат натрия (пищевая сода) 1/2 чайн. л., хлорид натрия (поваренная соль) 1 чайн. л. на 1 л воды; II раствор – чай, на 1 л которого добавляют 1 чайн. л. поваренной соли и 2/3 чайн. л. гидрокарбоната или цитрата натрия. На обожженные поверхности после обработки их 70% этиловым спиртом или водкой накладывают асептические повязки. При обширных ожогах пострадавшего завертывают в чистую ткань или простыню и немедленно доставляют в больницу. Наложение в домашних условиях на ожоговую поверхность сразу после ожога различных мазей или рыбьего жира не оправданы, т.к. они сильно загрязняют рану, затрудняют ее дальнейшую обработку и определение глубины поражения. Для местного лечения ожогов лучше применять многокомпонентные аэрозоли (левовинизоль, олазоль, ливиан, пантенол), эффективно также использование настоя травы зверобоя.
9. ПЕРВАЯ ПОМОЩЬ ПРИ ПОРАЖЕНИИ ЭЛЕКТРИЧЕСКИМ ТОКОМ
Электротравма – повреждения, возникающие в результате воздействия электрического тока большой силы или разряда атмосферного электричества (молнии).
Основной причиной несчастных случаев, обусловленных действием электрического тока, являются нарушения правил техники безопасности при работе с бытовыми электроприборами и промышленными электроустановками. Большая часть поражений вызывается переменным током промышленной частоты (50 Гц). Электротравма возникает не только при непосредственном соприкосновении тела человека с источником тока, но и при дуговом контакте, когда человек находится вблизи от установки с напряжением более 1000 В, особенно в помещениях с высокой влажностью воздуха.
Электрический ток вызывает местные и общие нарушения в организме. Местные изменения проявляются ожогами ткани в местах выхода и входа электрического тока. В зависимости от состояния пораженного (влажная кожа, утомление, истощение и др.), силы и напряжения тока возможны различные местные проявления – от потери чувствительности до глубоких ожогов. При воздействии переменного тока силой 15 мА у пострадавшего возникают судороги (так называемый неотпускающий ток). В случае поражения током силой 25-50 мА наступает остановка дыхания. Из-за спазма голосовых связок пострадавший не может крикнуть и позвать на помощь. Если действие тока не прекращается, через несколько минут происходит остановка сердца в результате гипоксии и наступает смерть пострадавшего. Состояние пораженного в момент электротравмы может быть настолько тяжелым, что он внешне мало чем отличается от умершего: бледная кожа, широкие, не реагирующие на свет зрачки, отсутствие дыхания и пульса — «мнимая смерть». Местные повреждения при поражении молнией аналогичны повреждениям, наступающим при воздействии промышленного электричества. На коже часто появляются пятна темно-синего цвета, напоминающие разветвления дерева («знаки молнии»), что обусловлено расширением сосудов. При поражении молнией общие явления выражены значительнее. Характерно развитие параличей, глухота, немота и остановка дыхания.
| Первая помощь. Одним из главных моментов при оказании первой помощи является немедленное прекращение действия электрического тока. Это достигается выключением тока (поворотом рубильника, выключателя, пробки, обрывом проводов), отведением электрических проводов от пострадавшего (сухой веревкой, палкой), заземлением или шунтированием проводов (соединить между собой два токоведущих провода). Прикосновение к пострадавшему незащищенными руками при не отключенном электрическом токе опасно. Отделив пострадавшего от проводов (рис. 9.1.), необходимо тщательно осмотреть его. Местные повреждения следует обработать и закрыть повязкой, как при ожогах. |
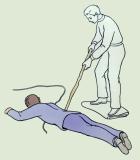
увеличить
Рис. 9.1. Отодвигание пострадавшего от источника электрического тока с помощью сухой палки. |
При повреждениях, сопровождающихся легкими общими явлениями (обморок, кратковременная потеря сознания, головокружение, головная боль, боли в области сердца), первая помощь заключается в создании покоя и доставке больного в лечебное учреждение. Необходимо помнить, что общее состояние пострадавшего может резко и внезапно ухудшиться в ближайшие часы после травмы: возникают нарушения кровоснабжения мышцы сердца, явления вторичного шока и т.д. Подобные состояния иногда наблюдаются даже у пораженного с самыми легкими общими проявлениями (головная боль, общая слабость); поэтому все лица, получившие электротравму, подлежат госпитализации. В качестве первой помощи могут быть даны болеутоляющие (0,25 г амидопирина, 0,25 г анальгина), успокаивающие (микстура Бехтерева, настойка валерианы), сердечные средства (капли Зеленина и др.).
При тяжелых общих явлениях, сопровождающихся расстройством или остановкой дыхания, развитием состояния «мнимой смерти», единственно действенной мерой первой помощи является немедленное проведение искусственного дыхания, иногда в течение нескольких часов подряд. При работающем сердце искусственное дыхание быстро улучшает состояние больного, кожный покров приобретает естественную окраску, появляется пульс, начинает определяться артериальное давление. Наиболее эффективно искусственное дыхание рот в рот (16-20 вдохов в минуту).
После того как к пострадавшему вернется сознание, его необходимо напоить (вода, чай, компот, но не алкогольные напитки и кофе), тепло укрыть.
В случаях, когда неосторожный контакт с электропроводом произошел в труднодоступном месте — на вышке элект ропередачи, на столбе — необходимо начать оказание помощи с искусственного дыхания, а при остановке сердца — нанести 1-2 удара по грудине в область сердца и принять меры для скорейшего опускания пострадавшего на землю, где можно проводить эффективную реанимацию.
Первая помощь при остановке сердца должна быть начата как можно раньше, т. е. в первые 5 мин, когда еще продолжают жить клетки головного и спинного мозга. Помощь заключается в одновременном проведении искусственного дыхания и наружного массажа сердца. Массаж сердца и искусственное дыхание рекомендуется продолжать до полного восстановления их функций или появления явных признаков смерти. По возможности массаж сердца следует сочетать с введением сердечных средств.
Пострадавшего транспортируют в положении лежа. Во время транспортировки следует обеспечить внимательное наблюдение за таким больным, т.к. в любое время у него может произойти остановка дыхания или сердечной деятельности, и надо быть готовым в пути оказать быструю и эффективную помощь. При транспортировке в лечебное учреждение пострадавших, находящихся в бессознательном состоянии или с не полностью восстановленным самостоятельным дыханием, прекращать искусственное дыхание нельзя.
Зарывать в землю пораженного молнией категорически запрещается! Закапывание в землю создает дополнительные неблагоприятные условия: ухудшает дыхание пострадавшего (если оно имелось), вызывает охлаждение, затрудняет кровообращение и, что особенно важно, затягивает время оказания действенной помощи.
Пострадавшие, у которых после удара молнией не наступила остановка сердца, имеют хорошие шансы на выживание. При одновременном поражении молнией нескольких человек, помощь необходимо оказывать вначале пострадавшим, находящимся в состоянии клинической смерти, а уж затем другим, у которых признаки жизни сохранились.
Профилактика поражения молнией: при сильной грозе отключить телевизор, радио, прекратить телефонные разговоры, закрыть окна. Нельзя находиться на открытой местности или укрываться под одиноко стоящими деревьями, стоять вблизи мачт, столбов.
10. ПЕРВАЯ ПОМОЩЬ ПРИ ТЕПЛОВОМ (СОЛНЕЧНОМ) УДАРЕ
Тепловой удар — тяжелое патологическое состояние, обусловленное общим перегреванием организма. Различают тепловые удары, вызванные преимущественным воздействием высокой температуры окружающей среды, а также тепловые удары, возникающий вследствие интенсивной физической работы (даже в комфортных условиях). Наряду с тепловыми ударами выделяют также солнечный удар, который вызывается интенсивным или длительным прямым воздействием на организм солнечного излучения. Клиническая картина и патогенез теплового удара и солнечного удара аналогичны. Предрасполагающими факторами являются психоэмоциональное напряжение, затруднение теплового рассеивания (плотная одежда, пребывание в плохо вентилируемых помещениях), избыточный вес, курение, алкогольная интоксикация, эндокринные расстройства, сердечно-сосудистые заболевания, неврологические расстройства, употребление некоторых лекарственных препаратов и др.
Первая помощь. Неотложная помощь должна быть направлена на скорейшее охлаждение организма. С этой целью используют как общую (погружение в ванну с водой 18-20°, смачивание кожи пострадавшего водой комнатной температуры с обдуванием теплым воздухом), так и местную гипотермию (лед на голову, подмышечные и паховые области, обтирание губками, смоченными спиртом). При охлаждении у пострадавшего часто возникает двигательное и психическое возбуждение.
При прекращении дыхания или резком его расстройстве необходимо приступить к искусственной вентиляции легких. Когда больной придет в себя, дать ему прохладное обильное питье (крепко заваренный холодный чай).
Лечение пострадавшего должно проводиться в специализированном лечебном учреждении, но мероприятия, направленные на охлаждение организма, необходимо начинать во время транспортировки пораженного.
11. ПЕРВАЯ ПОМОЩЬ ПРИ СПАСЕНИИ УТОПАЮЩЕГО
Утопление — смерть от гипоксии, возникающей в результате закрытия дыхательных путей жидкостью, чаще всего водой. Утопление возможно при купании в водоемах, хотя иногда происходит и в иных условиях, например при погружении в ванну с водой, в емкость с какой-либо другой жидкостью. Значительную часть утонувших составляют дети. Утонувшего можно спасти, если своевременно и правильно оказать ему первую помощь. В первую минуту после утопления в воде можно спасти более 90% пострадавших, через 6-7 минут — лишь около 1-3%.
К утоплению чаще всего приводят нарушение правил поведения на воде, утомление, даже у лиц, отлично умеющих плавать (например, во время длительного заплыва в холодной воде), травмы при нырянии (особенно в незнакомых водоемах), алкогольное опьянение, резкая смена температур при погружении в воду после перегрева на солнце и др. Часто утопление происходит из-за того, что человек теряется в трудной ситуации, забывает, что его тело легче воды и при минимальных усилиях оно может находиться на поверхности весьма долго как в горизонтальном, так и вертикальном положении. Для этого достаточно лишь слегка подгребать воду руками и ногами и по возможности спокойно и глубоко дышать. При попадании в водоворот нужно набрать в легкие побольше воздуха и, нырнув поглубже, отплыть в сторону под водой, что значительно легче, чем на поверхности, т.к. скорость движения воды на глубине существенно меньше.
Смерть при утоплении наступает в результате недостатка кислорода. Условно выделяют несколько основных видов утопления — истинное, сухое и так называемое синкопальное. В первом случае вода заполняет дыхательные пути и легкие, тонущий, борясь за свою жизнь, делает судорожные движения и втягивает воду, которая препятствует поступлению воздуха. У утонувшего кожа синюшная, а изо рта и носа выделяется пенистая жидкость. Во втором случае (при сухом утоплении) из-за спазма голосовых связок вода в легкие не попадает (отсюда и название), синюшность кожи менее выражена. Подобный вариант утопления сопровождается обмороком, и утонувший сразу опускается на дно. В третьем случае (синкопальное утопление) причиной гибели пострадавшего является внезапное прекращение дыхания и остановка сердца. У таких утонувших кожа имеет бледную окраску (так называемые бледные утонувшие).
Спасение утопающего и оказание ему первой помощи. Спасающий должен быстро добежать до ближайшего к тонущему месту вдоль берега. Если тонущий находится на поверхности воды, то желательно успокоить его еще издали, а если это не удается, то лучше постараться подплыть к нему сзади, чтобы избежать захватов, от которых порой бывает трудно освободиться. Одним из действенных приемов, который позволяет освободиться от подобного судорожного объятия, является погружение с тонущим в воду. В таких обстоятельствах он, пытаясь остаться на поверхности, отпустит спасателя. При погружении тонущего на дно, спасатель должен нырнуть, проплыть вдоль дна (в проточной воде учитывая направление и скорость течения). При достаточной видимости следует открыть под водой глаза, т.к. спасательные действия в этом случае более эффективны. Обнаружив тонущего, нужно взять его за руку, под мышки или за волосы и, сильно оттолкнувшись от дна, всплыть с ним на поверхность, интенсивно работая при этом только ногами и свободной рукой.
Доставив тонущего на берег, приступают к оказанию первой помощи, характер которой зависит от его состояния. Если пострадавший находится в сознании, у него удовлетворительный пульс и сохранено дыхание, то достаточно уложить его на сухую жесткую поверхность таким образом, чтобы голова была низко опущена, затем раздеть, растереть руками или сухим полотенцем. Желательно дать горячее питье (чай, кофе, взрослым можно немного алкоголя, например 1-2 столовые ложки водки), укутать теплым одеялом и дать отдохнуть. Если пострадавший при извлечении из воды находится без сознания, но у него сохранены удовлетворительный пульс и дыхание, то следует запрокинуть его голову и выдвинуть нижнюю челюсть, после чего уложить таким образом, чтобы голова была низко опущена, затем своим пальцем (лучше обернутым носовым платком) освободить его ротовую полость от ила, тины и рвотных масс, насухо обтереть и согреть. Пострадавшему, у которого отсутствует сознание, нет самостоятельного дыхания, но сохраняется сердечная деятельность, после предварительных мероприятий, которые направлены на освобождение дыхательных путей, нужно как можно быстрее начать искусственное дыхание. При отсутствии у пострадавшего дыхания и сердечной деятельности искусственное дыхание необходимо сочетать с массажем сердца.

увеличить
Рис. 11.1. Положение, которое необходимо придать пострадавшему для удаления воды из дыхательных путей и желудка. |
Предварительно, по возможности быстрее, следует удалить жидкость из дыхательных путей (при утоплении в пресной воде освобождают от нее только рот и глотку). С этой целью оказывающий помощь кладет пострадавшего животом на бедро согнутой в коленном суставе ноги, надавливает рукой на спину пострадавшего между лопаток (рис. 11.1.), поддерживая при этом другой рукой его лоб и приподнимая голову. Можно наклонить пострадавшего через борт лодки, катера или, положив лицом вниз, приподнять его в области таза. Эти манипуляции не должны занимать более 10-15 секунд чтобы не медлить с проведением искусственного дыхания.
Транспортировка пострадавшего в стационар целесообразна после восстановления сердечной деятельности. При этом пострадавший должен находиться в положении на боку на носилках с опущенным подголовником. Все пострадавшие обязательно должны быть госпитализированы, поскольку имеется опасность развития так называемого вторичного утопления, когда появляются признаки острой дыхательной недостаточности, боли в груди, кашель, одышка, чувство нехватки воздуха, кровохарканье, возбуждение, учащение пульса. Высокая вероятность развития у пострадавших отека легких сохраняется в сроки от 15 до 72 часов после спасения. |
12. ИММОБИЛИЗАЦИЯ, ТРАНСПОРТИРОВКА ПОСТРАДАВШИХ
12.1. Иммобилизация — создание неподвижности (обездвижение) конечности или другой части тела при повреждениях, воспалительных или иных болезненных процессах, когда поврежденному (больному) органу или части тела необходим покой. Может быть временной, например на период транспортировки в медицинское учреждение, или постоянной, например для создания условий, необходимых при сращении отломков кости, заживлении раны и т.п.
Транспортная иммобилизация является одной из важнейших мер первой помощи при вывихах, переломах, ранениях и других тяжелых повреждениях. Ее следует проводить на месте происшествия с целью предохранения поврежденной области от
дополнительной травмы в период доставки пострадавшего в лечебное учреждение, где
эту временную иммобилизацию при необходимости заменяют на тот или иной вариант постоянной. |
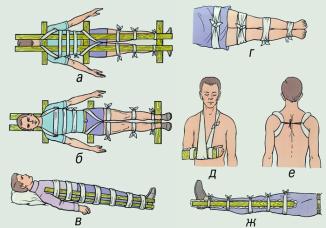
увеличить
Рис. 12.1. Иммобилизация при помощи подручных средств: а, б — при переломе позвоночника; в, г — иммобилизация бедра; д — предплечья; е — ключицы; ж — голени. |
Недопустимы перенос и транспортировка без иммобилизации пострадавших, особенно с переломами, даже на короткое расстояние, т.к. это может привести к увеличению смещения костных отломков, повреждению нервов и сосудов, расположенных рядом с подвижными отломками кости. При больших ранах мягких тканей, а также при открытых переломах, иммобилизация поврежденной части тела препятствует быстрому распространению инфекции, при тяжелых ожогах (особенно конечностей) способствует менее тяжелому их течению в дальнейшем. Транспортная иммобилизация занимает одно из ведущих мест в профилактике такого грозного осложнения тяжелых повреждений, как травматический шок.
На месте происшествия чаще всего приходится пользоваться для иммобилизации подручными средствами (например, досками, ветками, палками, лыжами), к которым фиксируют (прибинтовывают, укрепляют бинтами, ремнями и т.п.) поврежденную часть тела. Иногда, если нет подручных средств, можно обеспечить достаточное обездвижение, притянув поврежденную руку к туловищу, подвесив ее на косынке, а при травме ноги, прибинтовав одну ногу к другой (рис. 12.1.).
Основным способом иммобилизации поврежденной конечности на период транспортировки пострадавшего в лечебное учреждение является шинирование. Существует множество различных стандартных транспортных шин, которые обычно накладывают медицинские работники, например службы скорой помощи. Однако в большинстве случаев при травмах приходится пользоваться так называемыми импровизированными шинами, которые изготавливаются из подручных материалов.
Очень важно провести транспортную иммобилизацию как можно раньше. Шину накладывают поверх одежды. Желательно обернуть ее ватой или какой-нибудь мягкой тканью, особенно в области костных выступов (лодыжки, мыщелки и т.п.), где давление, оказываемое шиной, может обусловить возникновение потертости и пролежня.
При наличии раны, например в случаях открытого перелома конечности, одежду лучше разрезать (можно по швам, но таким образом, чтобы вся рана стала хорошо доступна). Затем на рану накладывают стерильную повязку и лишь после этого осуществляют иммобилизацию (фиксирующие шину ремни или бинты не должны сильно давить на раневую поверхность).
При сильном кровотечении из раны, когда есть необходимость в применении жгута кровоостанавливающего, его накладывают до шинирования и не прикрывают повязкой. Не следует отдельными турами бинта (или его заменителя) сильно перетягивать конечность для «лучшей» фиксации шины, т.к. это может вызвать нарушение кровообращения или повреждение нервов. Если после наложения транспортной шины замечено, что все же произошла перетяжка, ее необходимо рассечь или заменить, наложив шину вновь. В зимнее время или в холодную погоду, особенно при длительной транспортировке, после шинирования поврежденную часть тела тепло укутывают.
При наложении импровизированных шин необходимо помнить, что должны быть фиксированы не менее двух суставов, расположенных выше и ниже поврежденного участка тела. При плохом прилегании или недостаточной фиксации шины она не фиксирует поврежденное место, сползает и может вызывать дополнительную травматизацию.
12.2. Транспортировка пострадавших. Важнейшей задачей первой помощи является организация быстрой, безопасной, щадящей транспортировки (доставки) больного или пострадавшего в лечебное учреждение. Причинение боли во время транспортировки способствует ухудшению состояния пострадавшего, развитию шока. Выбор способа транспортировки зависит от состояния пострадавшего, характера травмы или заболевания и возможностей, которыми располагает оказывающий первую помощь.
| При отсутствии какого-либо транспорта следует осуществить переноску пострадавшего в лечебное учреждение на носилках, в т. ч. импровизированных (рис. 12.2.). Первую помощь приходится оказывать и в таких условиях, когда нет никаких подручных средств или нет времени для изготовления импровизированных носилок. В этих случаях больного необходимо перенести на руках. Первую помощь приходится оказывать и в таких условиях, когда нет никаких подручных средств или нет времени для изготовления импровизированных носилок. В этих случаях больного необходимо перенести на руках. Один человек может нести больного на руках, на спине, на плече (рис. 12.3). Переноску способом «на руках впереди» и «на плече» применяют в случаях, если пострадавший очень слаб или без сознания. Если больной в состоянии держаться, то удобнее переносить его способом «на спине». Эти способы требуют большой физической силы и применяются при переноске на небольшие расстояния. На руках значительно легче переносить вдвоем. Пострадавшего, находящегося в бессознательном состоянии, наиболее удобно переносить способом «друг за другом» (рис. 12.4. а). |
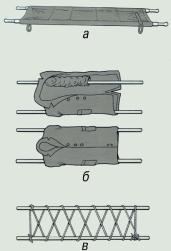
увеличить
Рис. 12.2. Носилки
а — медицинские;
б, в — импровизированные. |
Если больной в сознании и может самостоятельно держаться, то легче переносить его на «замке» из 3 или 4 рук (рис. 12.4. б, в).
Значительно облегчает переноску на руках или носилках носилочная лямка.
В ряде случаев больной может преодолеть короткое расстояние самостоятельно с помощью сопровождающего, который закидывает себе на шею руку пострадавшего и удерживает ее одной рукой, а другой обхватывает больного за талию или грудь.
Пострадавший свободной рукой может опираться на палку. При невозможности самостоятельного передвижения пострадавшего и отсутствии помощников возможна транспортировка волоком на импровизированной волокуше — на брезенте, плащ-палатке.
увеличить
Рис. 12.3. Переноска пострадавшего одним носильщиком: а — на руках; б — на спине; в — на плече. |
Таким образом, в самых разнообразных условиях оказывающий первую помощь может организовать тем или иным способом транспортировку пострадавшего. Ведущую роль при выборе средств транспортировки и положения, в котором больной будет перевозиться или переноситься, играют вид и локализация травмы или характер заболевания. Для предотвращения осложнений во время транспортировки пострадавшего следует перевозить в определенном положении соответственно виду травмы. |
| Очень часто правильно созданное положение спасает жизнь раненого и, как правило, способствует быстрейшему его выздоровлению.Транспортируют раненых в положении лежа на спине, на спине с согнутыми коленями, на спине с опущенной головой и приподнятыми нижними конечностями, на животе, на боку. В положении лежа на спине транспортируют пострадавших с ранениями головы, повреждениями черепа и головного мозга, позвоночника и спинного мозга, переломами костей таза и нижних конечностей. В этом же положении необходимо транспортировать всех больных, у которых травма сопровождается развитием шока, значительной кровопотерей или бессознательным состоянием, даже кратковременным, больных с острыми хирургическими заболеваниями (аппендицит, ущемленная грыжа, прободная язва и т.д.) и повреждениями органов брюшной полости. |
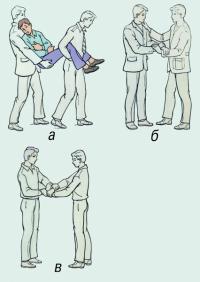
увеличить
Рис. 12.4. Переноска пострадавшего двумя носильщиками: а — способ «друг за другом»; б — «замок» из трех рук; в — «замок» из четырех рук. |
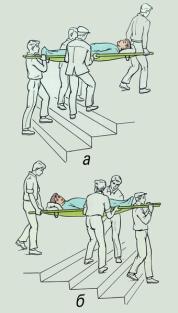
увеличить
Рис. 12.5. Правильное положение носилок при подъеме (а) и спуске (б). |
Пострадавших и больных, находящихся в бессознательном состоянии, транспортируют в положении лежа на животе, с подложенными под лоб и грудь валиками. Такое положение необходимо для предотвращения асфиксии. Значительную часть больных можно транспортировать в положении сидя или полусидя. Необходимо также следить за правильным положением носилок при подъеме и спуске по лестнице (рис. 12.5.).
При транспортировке в холодное время года надо принять меры для предупреждения охлаждения пострадавшего, т.к. охлаждение почти при всех видах травмы, несчастных случаях и внезапных заболеваниях резко ухудшает состояние и способствует развитию осложнений. Особого внимания в этом отношении требуют раненые с наложенными кровоостанавливающими жгутами, пострадавшие, находящиеся в бессознательном состоянии и в состоянии шока, с отморожениями. |
В период транспортировки необходимо проводить постоянное наблюдение за больным, следить за дыханием, пульсом, сделать все, чтобы при рвоте не произошла аспирация рвотных масс в дыхательные пути.
Очень важно, чтобы оказывающий первую помощь своим поведением, действиями, разговорами максимально щадил психику больного, укреплял в нем уверенность в благополучном исходе заболевания.
13. ПРАВИЛА СОБЛЮДЕНИЯ ЛИЧНОЙ ГИГИЕНЫ
Личная гигиена работающего способствует предупреждению профессиональных заболеваний организма.
Каждый рабочий обязан выполнять требования санитарных норм, установленных для данного производства, в частности:
а) содержать в чистоте и порядке рабочее место и инструмент;
б) не мыть руки в масле, эмульсии;
в) правильно и бережно пользоваться санитарно-бытовыми устройствами, спецодеждой и индивидуальными средствами защиты; не хранить одежду на рабочем месте;
г) перед каждым приемом пищи тщательно мыть руки с мылом и теплой водой;
д) соблюдать питьевой режим с учетом особенностей условий труда;
е) соблюдать рациональный режим труда и отдыха;
ж) при появлении температуры или других признаков заболевания немедленно обращаться к врачу.
При инфекционном заболевании спецодежда и обувь больного должны быть продезинфицированы, а индивидуальные защитные средства про-терты спиртом.
Во избежание отравления, категорически запрещается применять этилированный бензин, бензол, антифриз, метанол для мытья рук или стирки спецодежды.
|
|